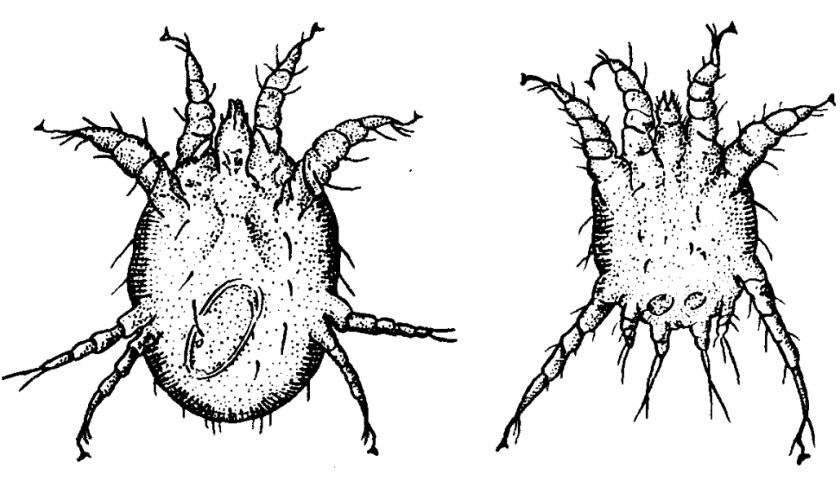
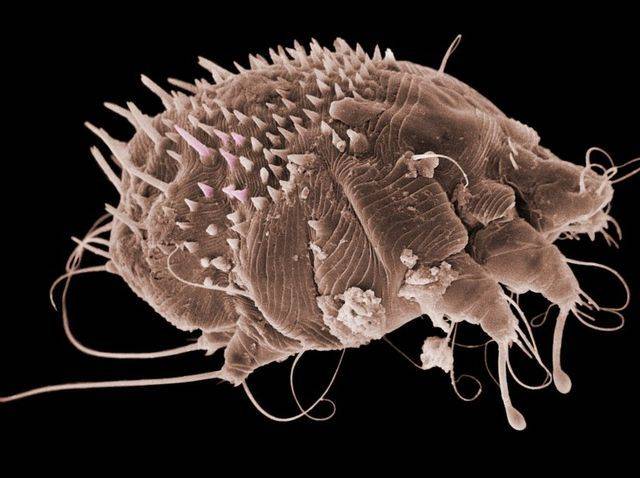
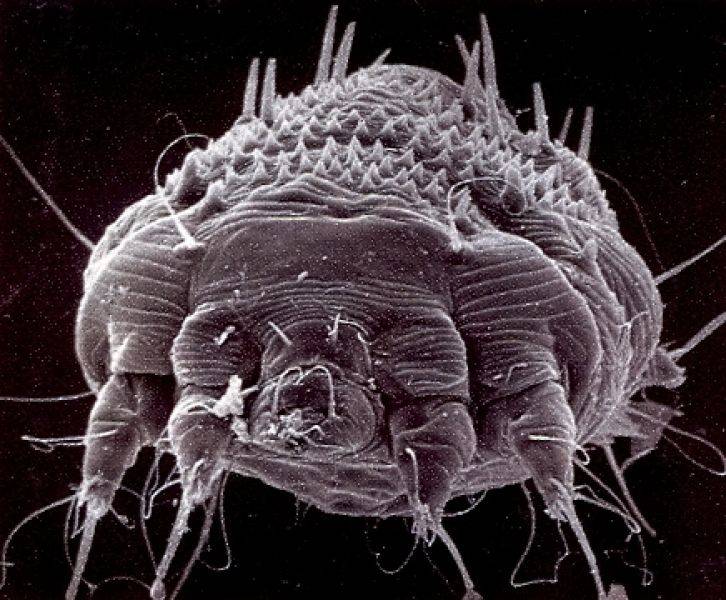
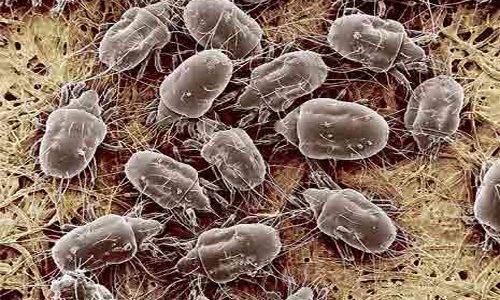
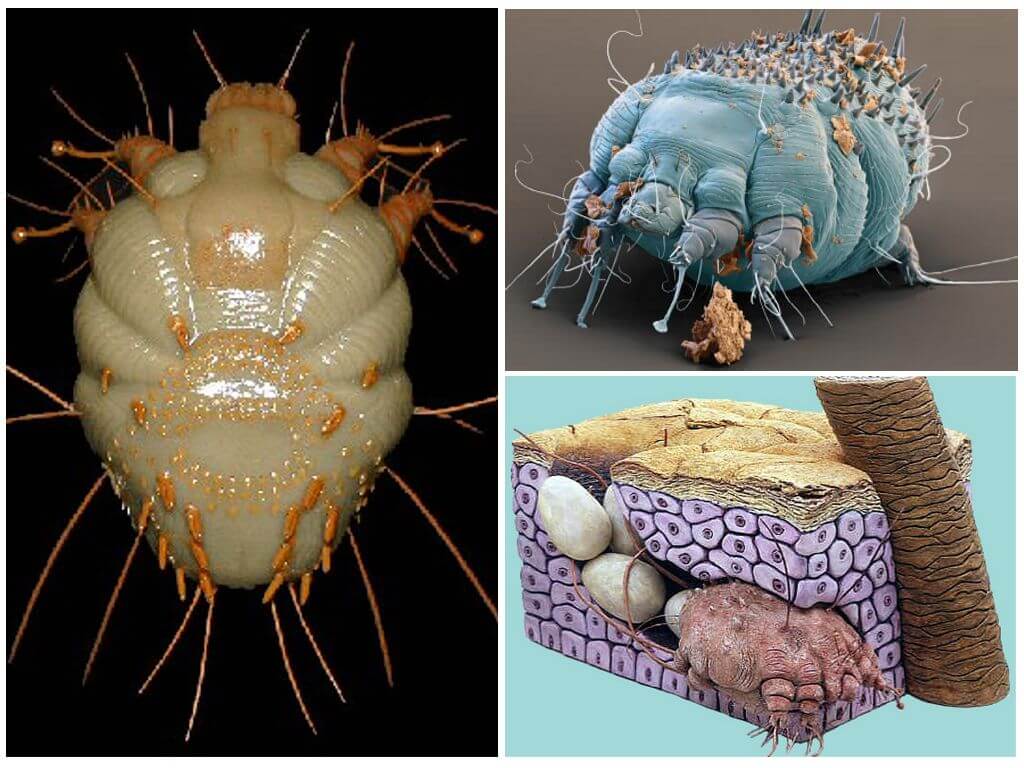
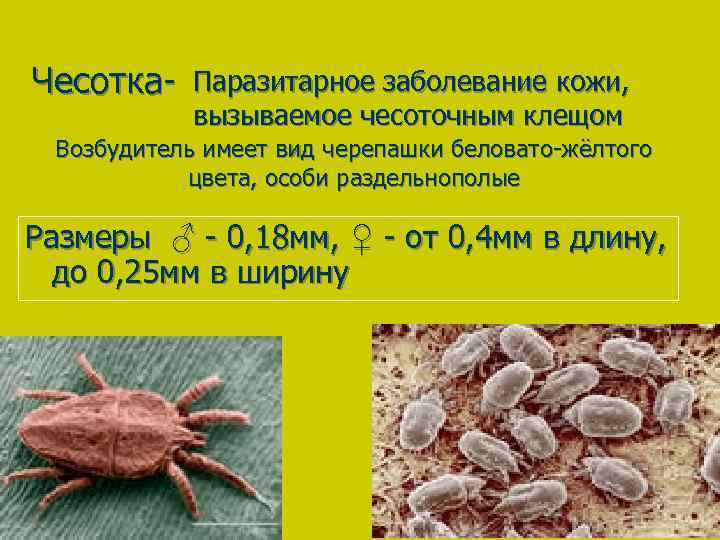
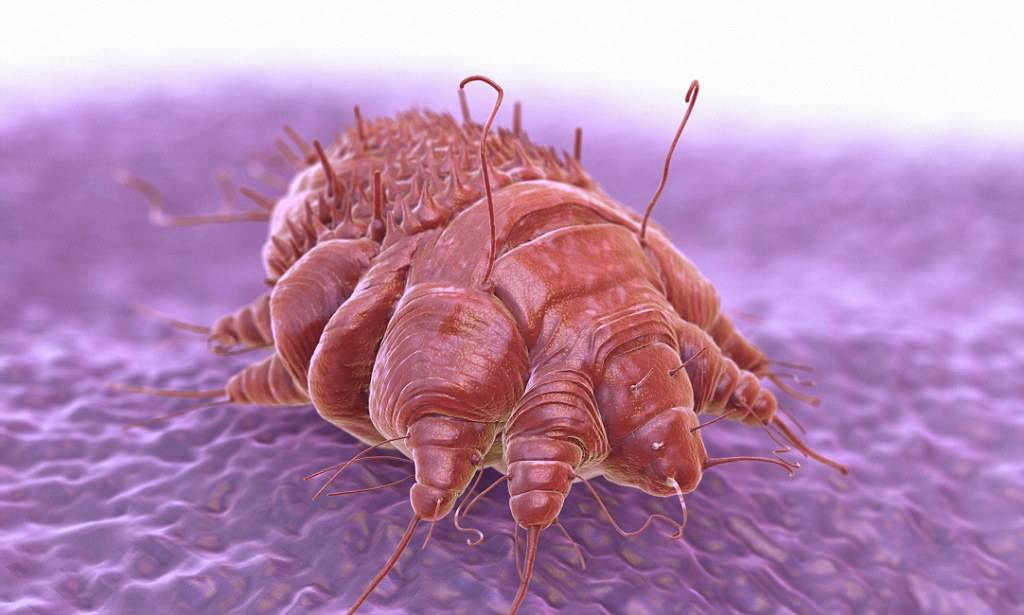
Жизненный цикл чесоточного клеща
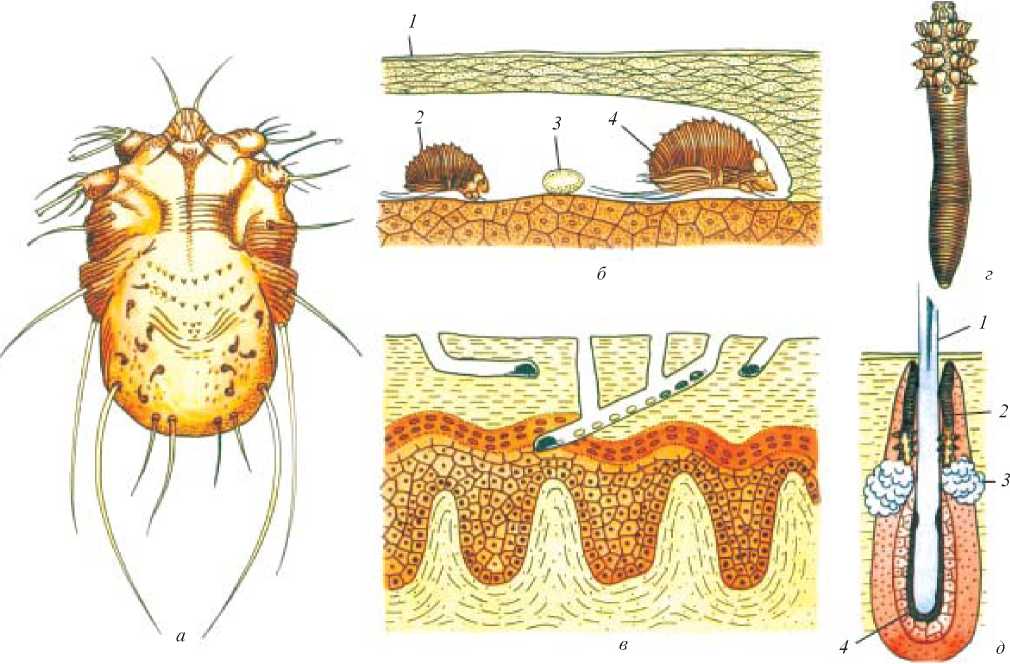
В репродуктивном периоде самки прогрызают ходы внутри кожи и откладывают там яйца. Вылупившиеся личинки выходят на поверхность кожи и внедряются в чешуйки эпидермиса и в волосяные фолликулы. Через пару дней личинки линяют и трансформируются в нимфу. И после этого нимфа превращается во взрослую особь.
Когда личинки вырастают до взрослых особей, снова выходят на поверхность, и молодые самки и самцы спариваются. Таким образом, за время своей жизни клещи дважды выходят на поверхность.
Особенности возбудителя:
- недолговечность во внешней среде;
- небольшой инкубационный период;
- заражение чаще при тесном контакте в ночное время.
Женские особи могут внедряться в кожу лишь на наиболее чувствительных участках, а личинки способны проникнуть везде, благодаря своим малым размерам. Заражение обычно происходит самками и личинками одновременно при телесном контакте. Для паразита достаточно 15-20 минут, чтобы проникнуть внутрь. И уже через пару часов самка прогрызает ход и откладывает яйца.
Таким образом, жизненный цикл клеща – от яйцеклетки до полноценной особи, занимает две недели.
Чесотка подстерегает нас повсюду.
Заражение чесоткой происходит при прямом контакте с больным или через принадлежащие ему предметы, особенно одежду, постельное белье. Дети могут заразиться через игрушки. Первым симптомом заболевания является зуд, который беспокоит человека в основном в вечернее и ночное время – период наибольшей активности клеща. Многие воспринимают этот зуд как раздражение или аллергию и не торопятся обращаться к врачу. И напрасно! Вскоре зуд распространяется по всему телу, начинают появляться слегка выступающие над уровнем кожи линии беловатого и грязно-серого цвета, длиной от 0,5 до 1 см, на одном конце которых можно увидеть черную точку – самку клеща, просвечивающую через роговой слой. Эти линии – чесоточные ходы – второй характерный симптом чесотки. Иногда чесоточные ходы могут быть представлены цепочкой линейно расположенных мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов.
Диагностика
Демодекоз на лице и кожных покровах диагностируется врачом-дерматологом. Если заболевание является вторичным и развилось на фоне основной болезни, то с диагностической и лечебной целью могут привлекаться врачи других специальностей (гастроэнтеролог, гинеколог, трихолог, эндокринолог и т.д.). Для диагностики, в первую очередь, применяется визуальный осмотр. Врач оценивает состояние кожи, глаз и пораженных участков тела. Помимо этого, практикуется биомикроскопия глаза и лабораторные методы обследования. Самыми информативными из них считаются:
- Биомикроскопия глаза щелевой лампой — неинвазивное обследование, направленное на поиск активного воспаления. Это абсолютно безболезненная манипуляция, не требующая специальной подготовки;
- Ресничная проба — предусматривает взятие свежеудаленных ресниц (по 4 с каждого века) для дальнейшего изучения под микроскопом. С помощью этого метода удается определить численность паразитов (наличие более 1 клеща на 2-4 ресницах является болезнетворным). Это также безболезненная процедура, но перед её проведением необходимо отказаться от декоративных и уходовых косметических средств на несколько дней;
- Биопсия. Это наиболее информативный диагностический способ, но самый травматичный. Диагностика проводится под местным обезболиванием с применением трубчатого ножа или скальпеля. Взятый биоматериал закрепляется в формалиновом растворе на сутки и обрабатывается красящими веществами. Это дает возможность визуализировать в полном объеме железу и соседние ткани с патогенным клещом.
Диагностика хронического простатита
При наличии выраженных симптомов, диагностировать хронический простатит несложно. Но это заболевание нередко протекает бессимптомно, что осложняет его обнаружение. В диагностических целях проводят целый комплекс исследований.
Ассоциацией урологов разработаны анкеты, благодаря которым можно выявить бессимптомно протекающий хронический простатит. Вопросы сформулированы таким образом, чтобы можно было выяснить субъективные ощущения пациента. Не каждый мужчина способен дать правильную оценку своей эректильной функции, качеству оргазма и другим деталям половой жизни. Анкеты, заполненные больным, предоставляют специалисту необходимую для постановки диагноза информацию. В урологической практике чаще всего используют шкалу NIH-CPS.
В целях дифференцирования хронического простатита от других заболеваний, проводят неврологическое обследование. В перечне используемых диагностических методик выяснение состояния иммунитета больного.
Демодекоз лечение
Схема лечения демодекоза представляет собой комплекс мероприятий, направленных устранение внешних симптомов и причины, которая их спровоцировала. Финальной стадией терапии является использование профилактических мероприятий, которые помогают закрепить терапевтический результат и предотвращают рецидив болезни
Важно понимать, что справиться с этой проблемой самостоятельно практически невозможно. Эта проблема нуждается в квалифицированной помощи и длительном медикаментозном лечении, так как зараженный человек является опасным для окружающих
Он представляет собой источник заражения, поэтому может инфицировать других людей.
Стандартная терапия, направленная на устранение демодекозной инфекции, состоит из нескольких частей:
- Диета при демодекозе. Больному потребуется отказаться от жирной, острой и копченой пищи. Также рекомендуется снизить потребление сахара, сладостей и молочных продуктов. В рационе питания должны преобладать нежирные сорта рыбы, овощи и фрукты;
- Местное лечение. С этой целью используется серная мазь при демодекозе, крема и спреи, обладающие антибактериальным и противопаразитарным свойством;
- Системное лечение. Оно направлено на нормализацию выработки кожного сала и устранение имеющихся дисбалансов (гормональных или обменных). Для этого возможно привлечение узких специалистов, назначение антибиотиков в таблетированной или инъекционной форме;
- Симптоматическое лечение. Оно нацелено на улучшение самочувствия больного, устранение активной симптоматики (воспаление, зуд, болезненность и покраснение). Для этого может назначаться специальная болтушка от демодекоза;
- Физиотерапия. Для улучшения состояния кожных покровов назначается электрофорез, лазерная терапия и озонотерапия.
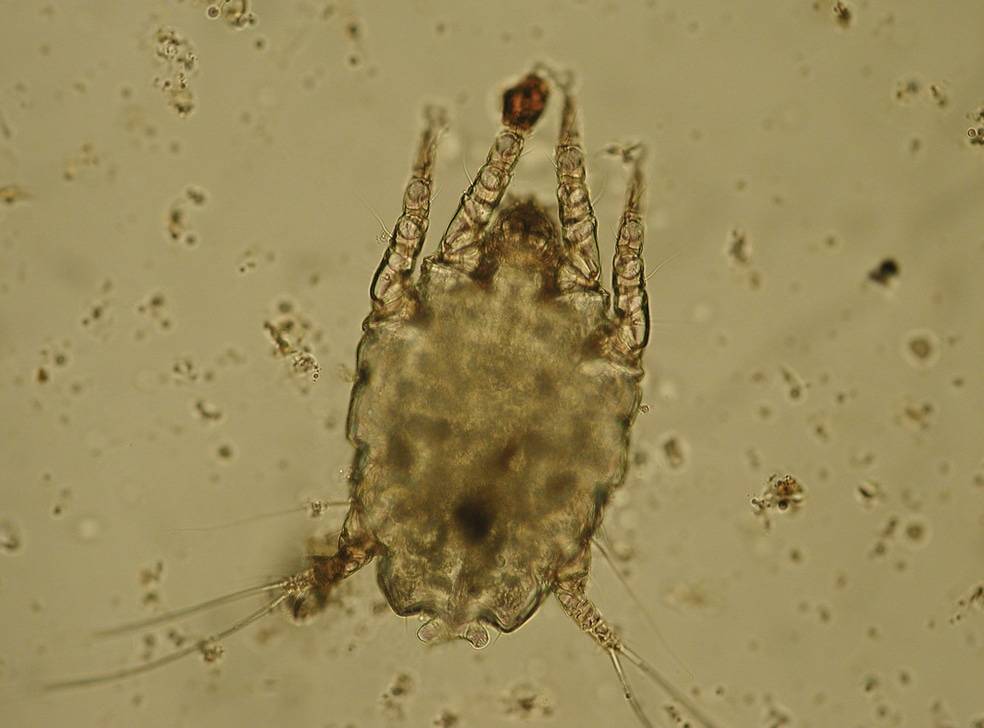
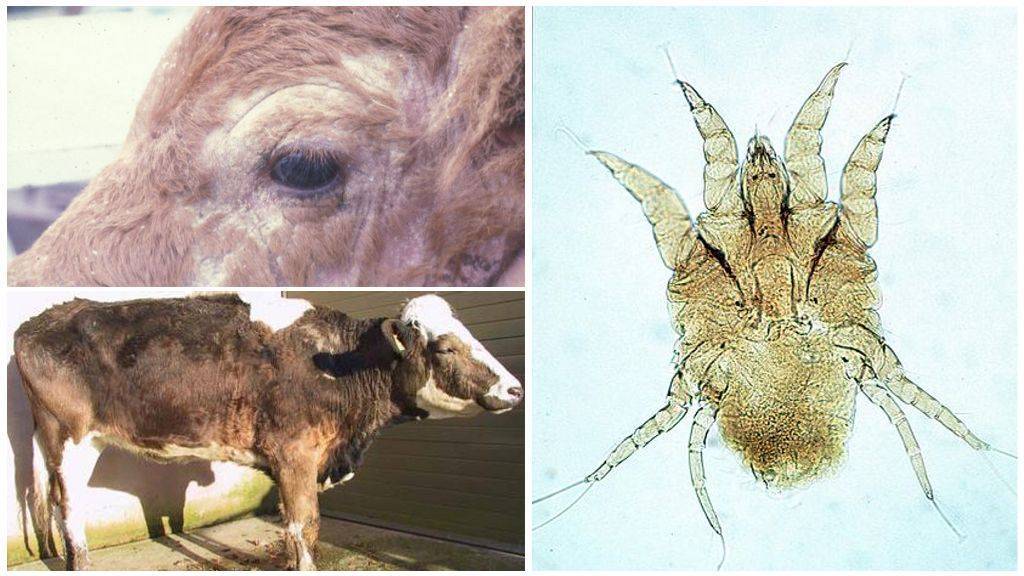
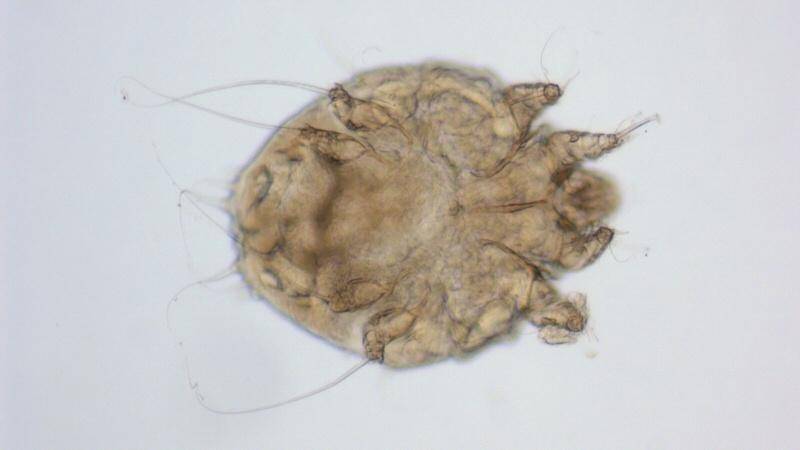
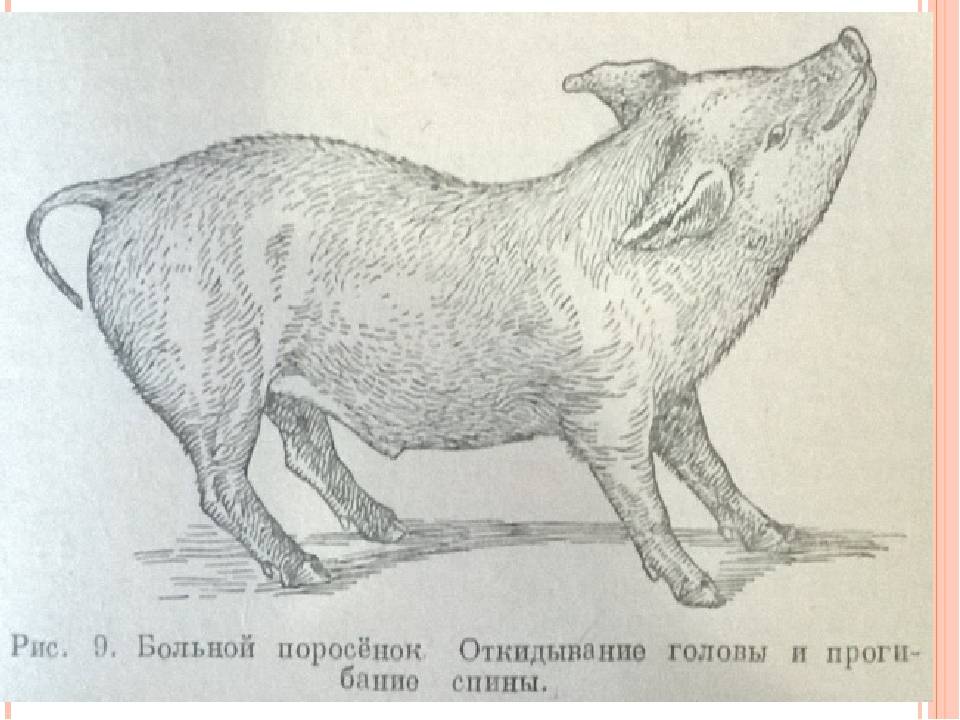
Возбудитель саркоптоза свиней
Почему поросята чешутся? Этот вопрос беспокоит многих начинающих фермеров, животноводов. Сильный зуд у свинок может быть спровоцирован различными факторами. При этом наиболее частая причина подобного явления — чесотка, или саркоптоз, которая вызывается саркоптоидными клещами — внутрикожными паразитами.
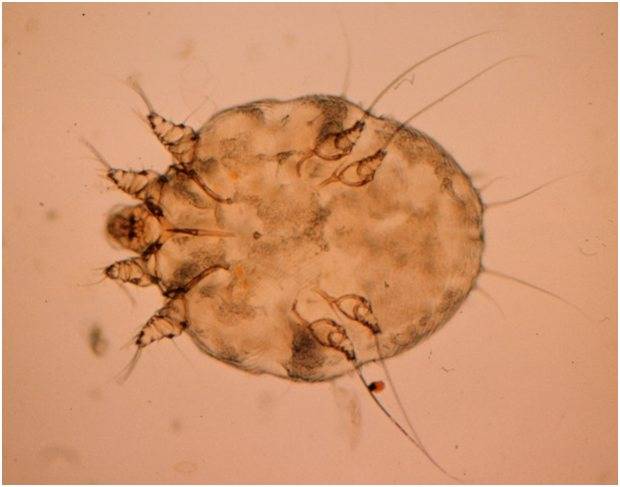
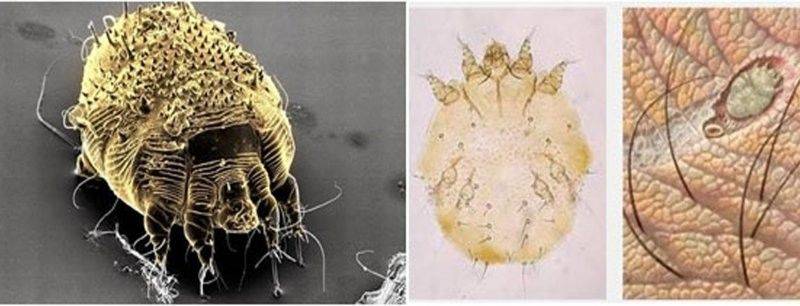
Кровососущие паразиты имеют овальное приплюснутое тельце длиной до 0,5 мм, грызущий ротовой аппарат. Самки намного больше самцов по размеру. Проникая в кожу, клещи локализуются в поверхностных слоях эпидермиса, прогрызая вертикальные, горизонтальные ходы, в которых самки периодически откладывают яйца. Над кладкой паразиты прогрызают отверстия. За одну кладку самка приносит 50–60 яиц, из которых выходят личинки, поэтому болезнь развивается очень стремительно. Они питаются клетками дермы. Развитие происходит в материнских ходах. С интервалом в 3–5 дней происходит три линьки, после чего личинки приобретают способность к оплодотворению.
Излюбленные места внедрения саркоптоидных клещей — самые нежные участки кожи, где роговой слой тоньше. Подкожный клещ чаще всего поселяется в местах выхода волос.
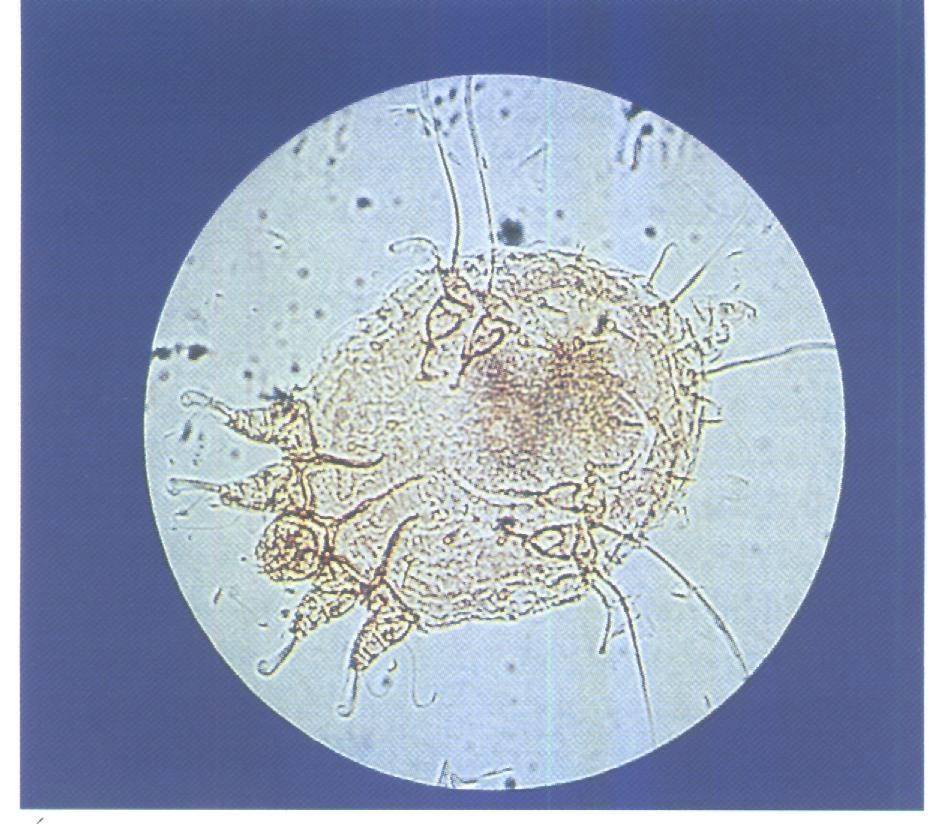
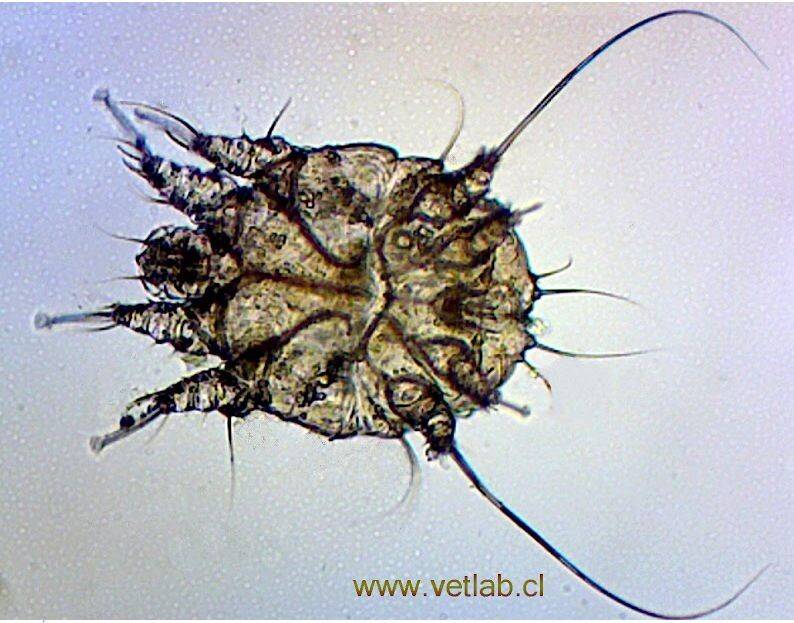
Чесоточный клещ
Жизненный цикл зудня — около 3 недель, половозрелые особи живут до 2 месяцев. Вне организма хозяина могут жить не более 15 суток, но только при благоприятных условиях (температура, влажность). Личинки вне маточных ходов сразу погибают.
Проявление болезни
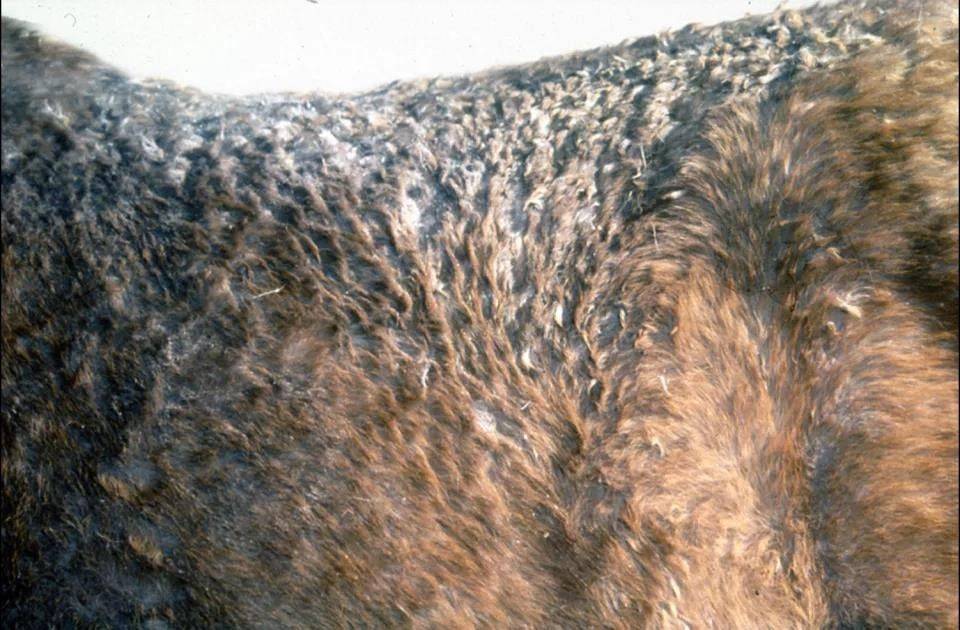
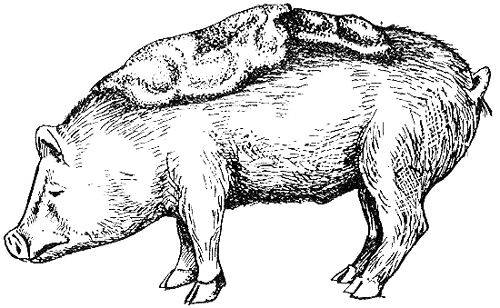
Признаки чесотки у поросят на начальной стадии можно заметить вблизи ушей, глаз, в области рыла. Если не начать лечение, то заболевание продвигается дальше по телу, вплоть до бедер. Появление серовато-белых корочек на коже говорит о том, что особь поражена клещевой инвазией.
Симптомы заболевания чесоточным клещом у свиней:
- зуд, который изводит животных, и они готовы тереться о любую поверхность, чтобы почесать очаг воспаления;
- появление гнойников на коже, которые могут прорываться и образовывать корку;
- красная кожа возле глаз, на рыле и в области промежности;
- выпадение щетины в области поражения;
- выраженное беспокойство и плохое усвоение пищи.

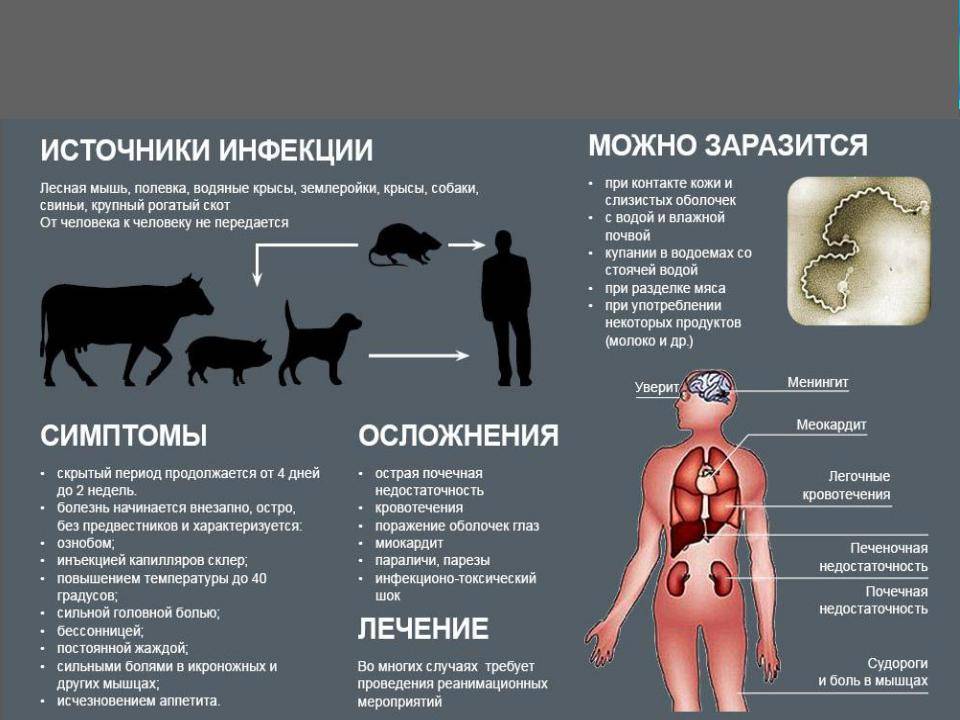
Классификация особо опасных инфекций
Все ООИ классифицируют на три типа:
- Конвенционные заболевания. На такие инфекции распространяются международные санитарные правила. Это:
- бактериальные патологии (чума и холера);
- вирусные заболевания (оспа обезьян, геморрагические вирусные лихорадки).
- Инфекции, которые требуют международного надзора, но не подлежат проведению совместных мероприятий:
- бактериальные (сыпной и возвратный тифы, ботулизм, столбняк);
- вирусные (ВИЧ, полиомиелит, грипп, бешенство, ящур);
- протозойные (малярия).
- Не подлежат надзору ВОЗ, находятся под регионарным контролем:
- сибирская язва;
- туляремия;
- бруцеллез.
Проводим дезинфекцию – избавляем дом от клеща.
Лечение больного чесоткой должно контролироваться врачом каждые 10 дней в течение примерно полутора месяцев
Очень важно провести осмотр всех, кто находился в контакте с заболевшим, а также провести дезинфекцию белья и предметов домашнего обихода, с целью предупреждения распространение инфекции. Извлеченные из кожи человека клещи живут 5-14 дней, при температуре плюс 60 градусов Цельсия они погибают в течение часа, а при глажении белья и кипячении гибнут сразу
Во влажной среде чесоточный клеш способен жить до 15 суток. Для обеззараживания постельного и нательного белья, полотенец лучше всего прокипятить их в 1-2%-ном растворе соды или с любым стиральным порошком в течение 10 минут. Верхнюю одежду проглаживают утюгом, отпаривая с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши нужно проветривать в течение 5 дней, вывешивая их на открытом воздухе. Детские игрушки и обувь помещают в полиэтиленовый пакет не менее чем на неделю
В комнате больного надо ежедневно проводить влажную уборку с 1-2%-ным содовым раствором, уделяя особое внимание дверным ручкам, подлокотникам кресел, личным вещам. Для дезинфекции мебели, ковров, верхней одежды лучше всего использовать препарат А-ПАР
Чем опасна чесотка?
Чесотка опасна осложнениями. Если лечить не правильно, недолечить или запустить болезнь, могут возникнуть серьезные кожные заболевания из-за попадания в ранки инфекций. Наиболее частые осложнения:
- Аллергическая реакция. Организм реагирует на токсины, выделяемые паразитами, образуются прыщи, которые зудят. Аллергия может появиться и в результате использования каких-либо некачественных или неподходящих лекарственных средств против чесотки.
- Посткабиозный дерматит. Некоторые противочесоточные препараты могут вызвать сбой в иммунной системе и привести к вторичным высыпаниям на коже. Они могут держаться до 3 недель и сильно зудеть.
- Альбуминурия. Некоторые противопаразитарные препараты способны провоцировать заболевание почек. Болезнь определяют по анализам мочи.
- Присоединение инфекции. Когда сильно чешется кожа, человек не может себя контролировать и расчесывает прыщи на коже. Бактерии легко попадают на поврежденную поверхность и вызывают фурункулез, микробную экзему.
- Гиперемия. На участках кожи, пораженных клещом, увеличивается приток крови, в следствие чего образуются обширные красные пятна.
При грамотных действиях врача и правильно подобранной схемы лечения эти осложнения маловероятны. Лечение чесотки всегда индивидуально.
При отсутствии должного лечения чесотка имеет риск перейти в хроническую форму. И тогда она длится на протяжении многих лет, имея периоды обострения и ремиссии.
Профилактика чесотки
Чтобы не заболеть чесоткой, каждый должен соблюдать некоторые меры предосторожности. Вот несколько правил, если есть опасность заражения:
- принимать ванну или душ с использованием дегтярного мыла не менее 2 раз в день;
- следить за состоянием ногтей, подстригать их вовремя;
- избегать случайные половые связи;
- пользоваться только личными средствами гигиены;
- избегать контактирования с больными;
- после посещения общественных мест тщательно мыть руки с мылом;
- регулярно проводить влажную уборку в жилом помещении;
- избегать использования многоразовых полотенец, мыла в общественных местах;
- если в семье больной, надо изолировать его в отдельное помещение.
Профилактика со стороны медицинских и карантинных служб строится с учетом особенностей возбудителя и масштабов очага заражения.
Она состоит из нескольких этапов:
- Выявление больных. Это можно сделать во время профилактических осмотрах в детских садах, школах, на производствах.
- Установление очага заражения. Врач интересуется, где произошло возможное заражение, с кем заболевший был в контакте. Определяется круг лиц, которым рекомендовано профилактическое обследование. А это в первую очередь члены семьи больного.
- Организация и проведение дезинфекции
в очагах болезни входит в обязательный план мероприятий. Необходимо обеззаразить полотенца, постельные принадлежности, одежду. Это достигается путем кипячения, использования стирального порошка, хлорсодержащих средств. Используются также специальные распыляющие средства для уничтожения клеща на поверхности мебели, дверных ручках, стульях. Двусторонней обработке подвергают подушки, матрасы, одеяла.
При использовании аэрозолей для обработки бытовых предметов, важно, чтобы дети, животные и даже растения были временно удалены из помещения.
Эпидемиология
Простатит – одно из самых распространенных заболеваний у мужчин. Оно оказывает существенное влияние на работоспособность и отношения в семье. Качество жизни больных снижается в той же степени, как у людей, перенесших инфаркт или страдающих от стенокардии.
По данным из разных источников, у каждого 3-го или 4-го мужчины диагностируют простатит. И чаще всего это не начальная или острая стадия заболевания, а уже сформировавшийся и длительно текущий процесс – хронический.
Не так давно было принято считать, что эта патология присуща, преимущественно, пожилым мужчинам. Но статистические данные опровергли это мнение. Сегодня известно, что хронический простатит – болезнь мужчин детородного возраста, ведущих активную половую жизнь.
Более 30% пациентов обращаются к специалисту с жалобами, характерными для хронической формы простатита. Нередко, на момент визита к врачу, заболевание осложнено сопутствующими патологиями: нарушениями эрекции, везикулитом, первичным или вторичным бесплодием, эпидидимитом.
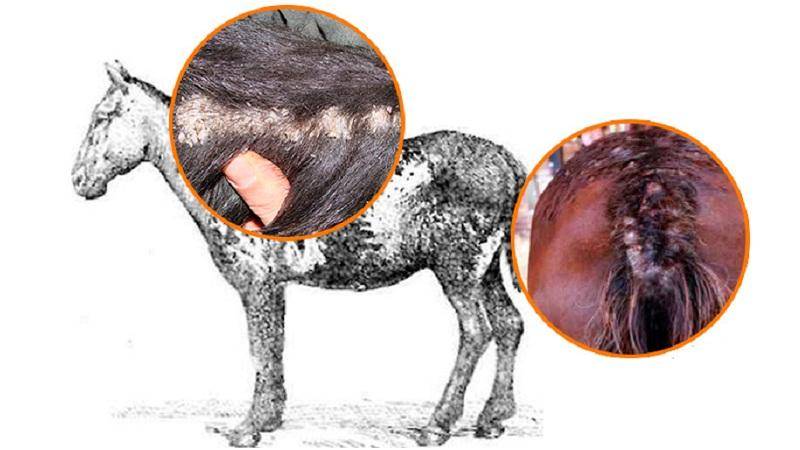
Причины заражения свиней чесоткой
Основным источником заражения являются инвазированные особи. Заражение саркоптозом происходит при непосредственном контакте здоровых свинок с больными. У взрослых животных чесотка протекает в хронической форме, без явно выраженных клинических симптомов. Наибольшую угрозу для стада представляют свиноматки, хряки-производители.
Зудни могут быть на одежде персонала, инвентаре, предметах быта. Переносчиками опасных паразитов являются мелкие грызуны, дикие птицы, некоторые виды хищных зверей.

Чесотку диагностируют у поросят в возрасте 2,5 месяцев
Риск подцепить дерматологическое заболевание возрастает при скученном содержании животных в недезинфицированных, грязных помещениях. Антисанитарные условия, отсутствие выгулов, повышенная влажность в свинарниках, частые стрессы способствуют быстрому развитию болезни. В группу риска попадают ослабленные особи, маленькие поросята с неокрепшей иммунной системой, животные, больные гипо-, авитаминозом.
Здоровые свиньи очень быстро заражаются зуднями, если они были перемещены в загон, где ранее содержались инвазированные животные.
Как правило, чесотку ветврачи наиболее часто диагностируют у маленьких поросят в возрасте 2–2,5 месяцев. Болезнь имеет сезонное течение. Вспышки саркоптоза отмечают ранней весной, в начале осени. Энзоотии данной болезни возможны и летом, при грубых нарушениях технологии, правил содержания свинок.
Чесотка наносит существенный экономический ущерб фермерским хозяйствам, крупным животноводческим комплексам. Нередко болезнь становится причиной гибели свиного поголовья. У больных животных уменьшаются привесы, увеличивается расход кормов. Согласно проведенным исследованиям, для достижения полной убойной массы больным животным нужно на 35–40 кг больше концентратов, чем здоровым свинкам.
Признаки пастереллеза
Бактерия поражает, прежде всего, слизистые и органы дыхания свиней, поэтому симптомы пастереллеза связаны с их воспалением.
Острая форма. На фоне повышенной температуры возникает насморк и болезненный кашель, причем болезненность со временем усиливается вплоть до сильных болей при пальпации груди. На коже выступают красные пятна. Слизистые приобретают синеватый оттенок и опухают, что может привести к удушью. Животные гибнут на 5-9-й день.
Сверхострая форма. Повышается температура до 41 оС, развивается одышка, отекает шея. Животные не принимают пищу, подавлены. В работе сердца возникают перебои, что выражается синюшным оттенком кожи в области живота, ушей, бедер. Свиньи погибают в течение 1-3 дней.
Хроническая форма. При общем облегчении животное продолжает периодически кашлять. Опухают суставы, на коже образуется экзема. Чаще всего свиньи постепенно теряют вес и погибают в течение 2-х месяцев.
Симптомы питириаза
Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр – 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Чесотка у детей
Дети наиболее чаще подвержены заболеванию, чем взрослые. Это обусловлено тем, что они находятся большую часть времени в большом коллективе и в контакте – в детском саду, в школе, на общей детской площадке. При заболевании одного ребенка, заражение, порой, достигает эпидемических показателей.
Признаки, по которым можно заподозрить у ребенка чесотку:
- трудности с засыпанием, ребенок просыпается часто и плачет;
- вялость и капризность в течение дня;
- трещинки на поверхности кожи – старые ходы клеща;
- небольшие высыпания розового или телесного цвета в местах укуса паразитов.
Если у взрослых клещ ищет наиболее тонкие места, например, между пальцами, то у ребенка все тело покрыто нежной кожей. Поэтому внедрение клеща может быть на любом участке тела, даже на лице, ладошках, волосистой части головы. А у подростков-мальчиков в том числе в области гениталий.
Если ребенок сам по себе аллергичен, у него сложно диагностировать клещевую инвазию. Поскольку врачи часто принимают чесотку за аллергическую реакцию и не сразу назначают необходимые исследования.
При лечении чесотки у детей врачи подбирают специальные препараты, разрешенные для малышей в возрасте до 3 лет.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Какие анализы сдают при чесотке
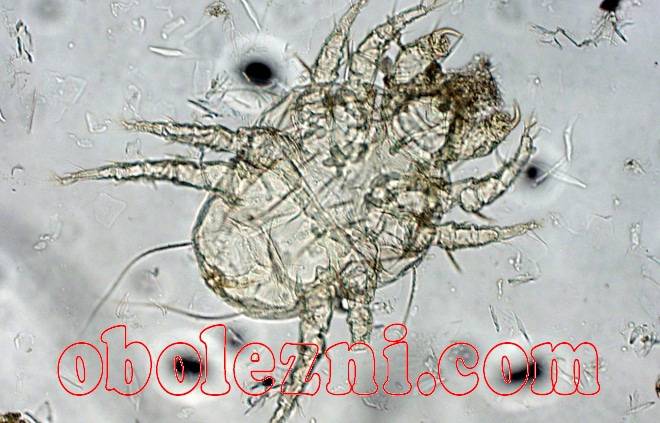
Основной вид анализа при чесотке – это дерматоскопия. Снимается верхний слой кожи, подверженный сыпью, чесоточными ходами и прыщами. В этом срезе можно увидеть взрослых особей клеща, личинок, яйца паразита.
Проводится дерматоскопия следующим образом:
- Врач осматривает больного, находит подходящий участок для соскоба. Это иногда не расчесанный чесоточный ход.
- На кожу наносится жидкий парафин или другое средство.
- С кожи срезается тонкий слой скальпелем или глазными ножницами.
- Биоматериал изучают под микроскопом.
- Если результаты получились сомнительными, берется соскоб с другого участка.
- Подтверждает диагноз наличие личинок, яиц или клеща.
Диагностика заболевания не предполагает предварительной подготовки больного к процедуре. Есть лишь несколько условий:
- не применять мази и кремы перед посещением врача;
- не рекомендовано также принимать антигистаминные препараты;
- нельзя использовать косметические средства на пораженных участках;
- принимать душ в день процедуры можно лишь с помощью обычной воды, без гигиенических средств;
- не использовать бактерицидных средств перед диагностикой.
При соблюдении этих небольших правил диагноз получится наиболее точным.
Вопрос-ответ по заболеванию
Больной человек может заразить окружающих?
Да, заразиться демодекозом можно контактным и контактно-бытовым путями. Поцелуи, объятия, контакт с зараженными вещами больного (полотенце, постельное бельё, одежда и многое другое) могут быть опасными для здорового человека. Но это не гарантия проявления симптомов заболевания. Клещи рода Demodex являются представителями условно-патогенной микрофлоры кожных покровов. Они обнаруживаются практически у всех людей, но большая часть из них является просто носителями. Для развития патологического процесса необходимо наличие определенные факторов (например, сниженная иммунная защита на фоне активной или перенесенной болезни).
Можно ли заразиться от животных?
Животные, аналогично человеку, страдают от жизнедеятельности клещей Demodex. Но возбудители бывают различных видов — и каждый из них выживает исключительно в теле своего носителя. Попадая в другие условия, паразит немедленно погибает. Поэтому заразиться демодекозом от домашнего питомца или дикого зверя невозможно.
Можно ли предотвратить заражение?
Да, существует ряд эффективных профилактических мероприятий, выполнение которых дает возможность обезопасить себя от патологической активности клещей Demodex. Это элементарное соблюдение правил личной гигиены, правильное питание, здоровый образ жизни и укрепление иммунитета.
Заразна ли чесотка
Чесотка является высокозаразным дерматологическим заболеванием. Клещи и личинки паразита легко попадают на кожу и внедряются в нее. Один больной способен заразить десятки людей.
Основные пути передачи болезни:
- Заражение происходит прямым, контактным путем. Когда люди спят в одной постели, соприкасаются телами, занимаются сексом. Поэтому чесотку даже относят к разряду венерических заболеваний.
- Занос паразита непрямым путем – через бытовые предметы, в банях и саунах, бассейнах, в общественном транспорте. Подобное заражение встречается реже.
- Крайне редко, но болезнь может передаваться и через животных. Сами человеческие клещи не используют животное, как хозяина, но могут быть перенесены ими от больного к здоровому человеку. Например, больной человек погладил собаку или кошку, оставил на ней личинки и клещей, затем к ее шерсти дотронулся другой человек.
- Доминирующий фактор заражения – это контактный путь, прямое соприкосновение с кожей больного.
Вызов дерматолога на дом при чесотке
Лучшим решением является вызов дерматолога на дом при симптомах чесотки. Это позволит избежать распространения болезни, избавляет больного от необходимости самому посещать лечебное учреждение.
Что делает дерматолог на дому:
- собирает анамнез, задает вопросы, анализирует жалобы;
- собирает информацию о контактирующих лицах;
- проводит осмотр больного с целью увидеть характерные симптомы;
- берет на анализ частицы эпидермиса.
При заборе биоматериала врач наносит вазелиновое масло или теплый парафин на кожу – в районе чесоточного хода, чтобы активизировать паразита, и делает соскоб. Под микроскопом можно будет увидеть клещей и личинок.
Врач на дому дает рекомендации, назначает лечение, контролирует ход выздоровления. Иногда может потребоваться госпитализация.
Профилактика
Профилактика ООИ проводится на самом высоком уровне, чтобы предотвратить распространение заболеваний по территории государства. В комплекс первичных профилактических мероприятий входит:
- временная изоляция зараженного с дальнейшей госпитализацией;
- постановка диагноза, созыв консилиума;
- сбор анамнеза;
- оказание больному первой помощи;
- забор материала для лабораторного исследования;
- выявление контактных лиц, их регистрация;
- временная изоляция контактных лиц до момента исключения их заражения;
- проведение текущей и заключительной дезинфекции.
В зависимости от типа инфекции, профилактические мероприятия могут различаться:
- Чума. В природных очагах распространения проводятся наблюдения за численностью грызунов, их обследование и дератизация. В прилегающих районах проводится вакцинация населения сухой живой вакциной подкожно или накожно.
- Холера. Профилактика включает в себя также работу с очагами распространения инфекции. Проводится выявление больных, их изоляция, а также изоляция всех лиц, контактирующих с зараженным. Осуществляется госпитализация всех подозрительных больных с кишечными инфекциями, проводится дезинфекция. К тому же требуется контроль на данной территории за качеством воды и продуктов питания. Если существует реальная угроза, вводится карантин. При угрозе распространения проводится иммунизация населения.
- Сибирская язва. Осуществляется выявление больных животных с назначением карантина, дезинфекция меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
- Оспа. Методы профилактики заключаются в вакцинации всех детей, начиная с 2-х лет, с последующей ревакцинацией. Эта мера практически исключает возникновение оспы.
- Желтая лихорадка. Также осуществляется вакцинация населения. Детям показано введение вакцины с 9-месячного возраста.
Итак, особо опасные инфекции — это смертельные инфекции, которые обладают высокой степенью заразности
За кратчайшие сроки они способны поразить большую часть населению, поэтому крайне важно соблюдать все меры предосторожности в работе с зараженными животными и птицами, а также своевременно проводить вакцинацию
Симптомы
Клещей чаще всего можно обнаружить в слуховом проходе свинок, внутри ушной раковины. Зараженные паразитами животные становятся беспокойными по причине сильного зуда. Интенсивность проявления симптомов зависит от возраста, физиологического состояния организма, резистентности. Длительное время болезнь может протекать бессимптомно, но при этом больные особи являются основным источником заражения.
Важно! У молодняка саркоптоз проявляется в аллергической форме. Больной поросенок выглядит слабым, сильно истощенным
Симптомы чесотки у свиней:
- резкая потеря веса;
- сильная истощенность;
- снижение суточных привесов;
- постоянный сильный зуд;
- беспокойство;
- темные пятна возле глаз, на брюшке, боках;
- наличие на теле мелкой сыпи, гнойничков, ранок;
- появление расчесов на теле;
- повышенная жажда.
При длительном течении чесотки теряется вес. При этом аппетит может быть в норме или несколько понижен. Свиньи начинают постоянно чесаться. Стараются почесать зудящие места о различные предметы.
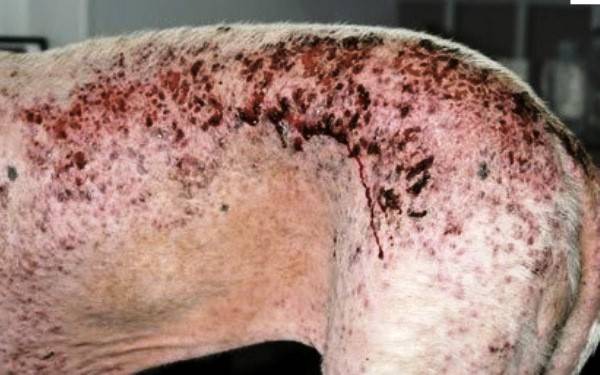
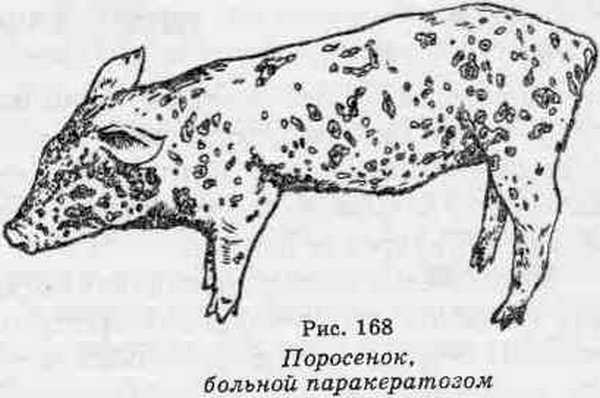
Запущенная форма саркоптоза
На коже заметна мелкая сыпь (красные точки), пузырьки, которые превращаются в плотные струпья. Кожа, по мере прогрессирования болезни, сильно утолщается, приобретает красно-бурый цвет. Покраснение особенно заметно в области рыльца, глаз, в ушах, между конечностями. Возможна потеря шерсти. В ранки, расчесы попадает инфекция, патогенные микроорганизмы, которые провоцируют острое воспаление в поверхностных, глубоких слоях дермы. При более детальном осмотре пораженных участков можно заметить углубления с выеденной кожей.
У взрослых питомцев при сильных поражениях слуховых проходов появляется агрессия, неврологические расстройства. Животные неадекватно реагируют на внешние раздражители. Что делать, если свинья заражена чесоткой?
Химическая атака на паразитов.
Помните, что при своевременном обращении к врачу чесотка лечится довольно просто. Главное – вовремя поставить правильный диагноз и начать лечение. Многие, правда, считая себя достаточно компетентными в кожных заболеваниях, пытаются ставить себе диагноз и назначать лечение самостоятельно, но это занятие довольно рискованное, поскольку подавляющее большинство кожных заболеваний могут иметь симптомы, схожие с чесоточными, но при этом требовать совершенно другого лечения. Самостоятельное лечение «заболевания без диагноза» может вызвать серьезные осложнения. Поэтому при появлении зуда в вечерние и ночные часы и мелких розовых узелков на боковых поверхностях туловища, внизу живота и на бедрах надо постараться как можно быстрее обратиться к дерматологу. Не забывайте, что во время болезни инфицированный человек подвергает опасности не только себя, но и своих родных, близких, не говоря уже о множестве посторонних людей, с которыми он сталкивается ежедневно.
Врачи-дерматологи лечат чесотку противоскабпоцидными средствами, разрушающими чесоточные ходы и убивающими клещей и их личинок. Наиболее распространенное и достаточно эффективное средство лечения – бензил-бензоат, применяемый в виде 20%-ной суспензии для взрослых и 10%- ной суспензии для детей.
Лечение бензил-бензоатом обычно проводится в течение шести дней. В первый и четвертый дни суспензия втирается в кожу больного. Во второй, третий, пятый и шестой дни больной не моется. После втирания надо обязательно сменить нательное и постельное белье. Однако бензил-бензоат оказывает раздражающее действие на кожу, что проявляется ее болезненностью. Если препарат попадает на слизистые оболочки, то это может привести к развитию интоксикации организма.
На смену “классическим” антискабиотическим средствам приходят новые. Например, фармацевтической лабораторией SСАТ (Франция) создан новый, высокоэффективный антипаразитарный аэрозольный препарат Спрегаль. Лечение Спрегалем занимает значительно меньше времени. Это очень удобное и экономичное средство. Достаточно один раз, предварительно вымывшись, нанести аэрозоль на всю поверхность кожи сверху вниз с расстояния 20-30 см. и сменить нательное и постельное белье. Через 12 часов надо принять душ и снова поменять нательное и постельное белье. Такую же процедуру следует повторить на четвертый день лечения. Как правило, такого курса лечения, оказывается вполне достаточно. Однако при этом надо не забыть избавить от паразитов свое жилище, иначе повторного инфицирования не избежать.