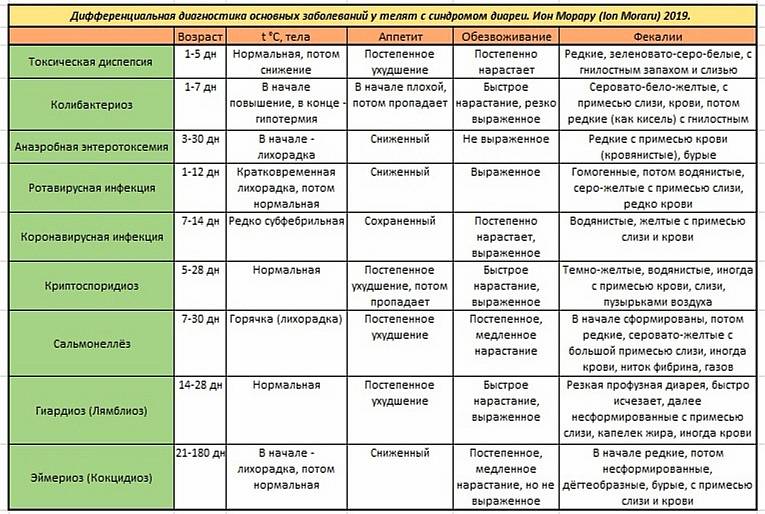
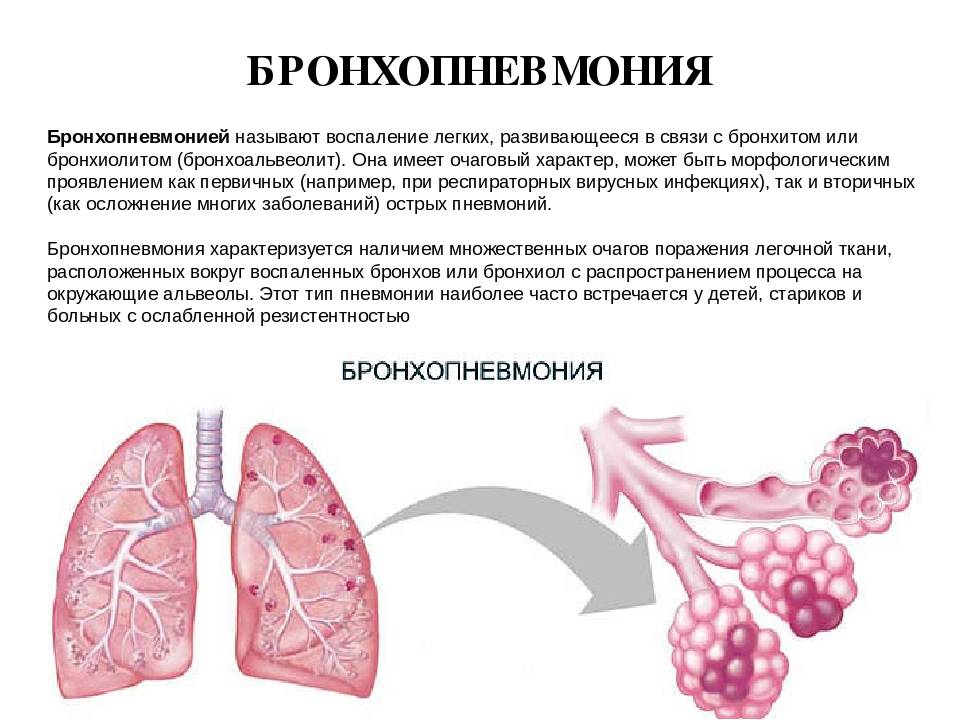
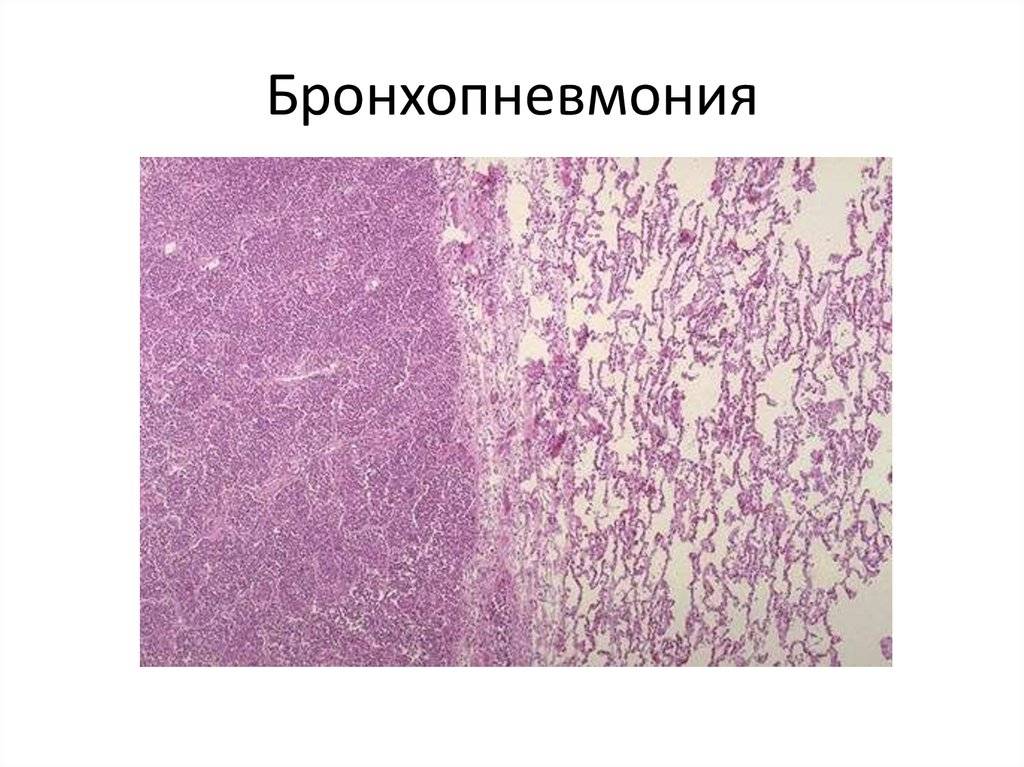
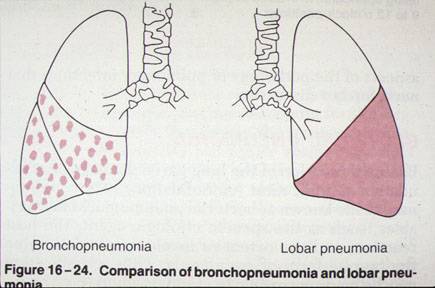
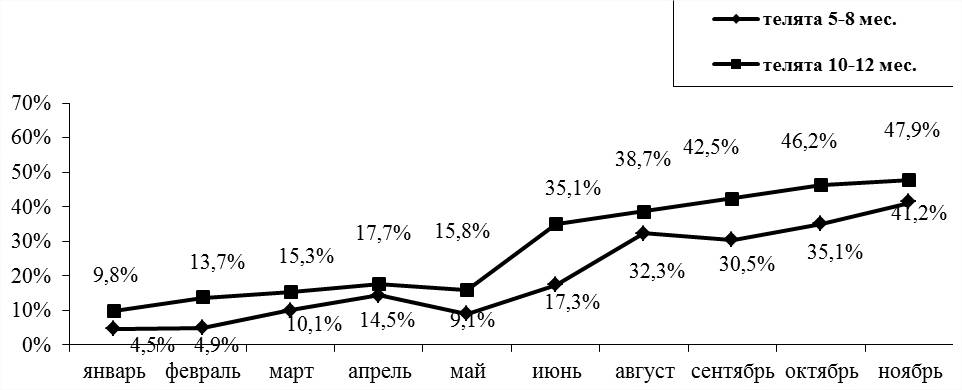
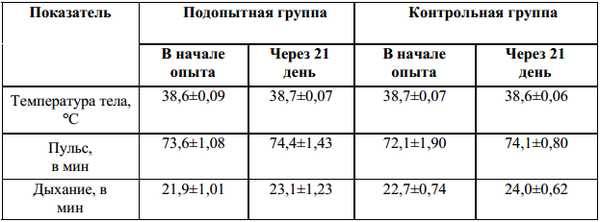
Что такое бронхопневмония?
Иначе данную патологию называют катаральной пневмонией. Поскольку телята страдают достаточно часто, а последствия нередко приводят к смерти животных, владельцы ферм терпят немалый материальный ущерб. От заболевания главным образом страдает дыхательная система организма, а именно бронхи и альвеолы. В некоторых случаях поражаются и другие органы. В дальнейшем происходит интоксикация, и ослабленный организм теленка подвергается еще большему негативному воздействию.
Бронхопневмония у телят поддается лечению, но при этом дает ряд осложнений:
- ухудшаются племенные качества самцов;
- страдает репродуктивная функция;
- плохо набирается масса тела.
Заболевание не является инфекционным, поэтому незаразно. Провоцирующими факторами выступают простуда и переохлаждение.
Заболевание протекает долго и предполагает следующие изменения в организме:
- поражение ЦНС;
- скапливание крови в легких;
- отек бронхов и бронхиолы;
- воспаление легких;
- нарушение дыхания.
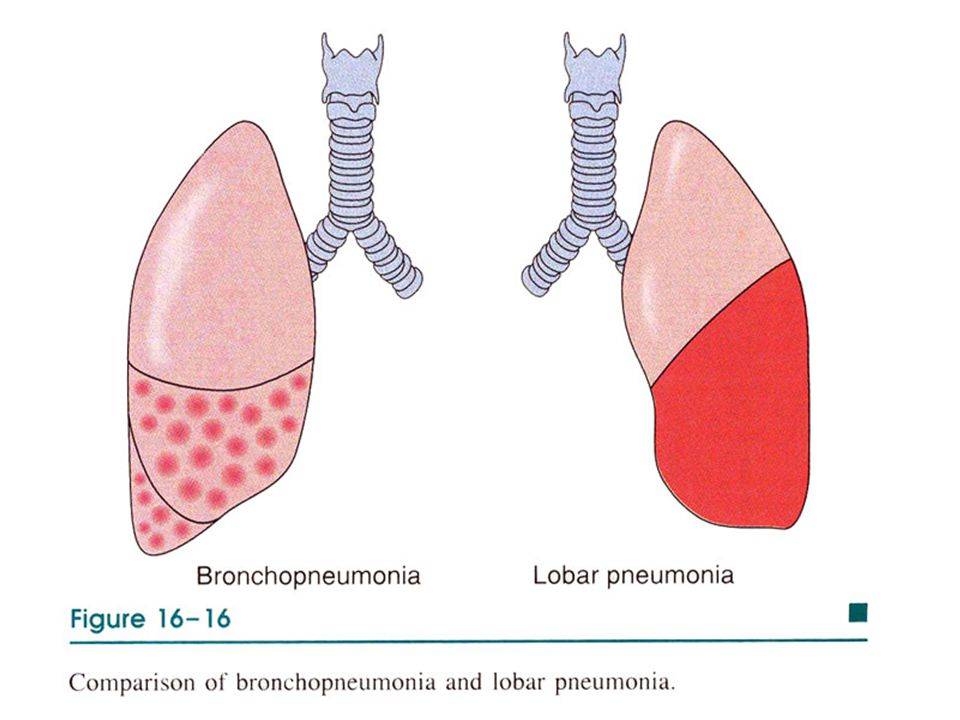
Там, где локализуется очаг воспаления, нарушаются функции легких, вследствие чего здоровые участки вынуждены брать на себя дополнительную нагрузку. Появляется одышка, поднимается температура тела. Далее поражаются почки – работа фильтров нарушается.
После смерти теленка по причине бронхопневмонии в его организме обнаруживаются следующие изменения:
- уплотнения в легких;
- отек верхних дыхательных путей;
- сердце имеет неестественный оттенок;
- поражение бронхов и легких;
- слизь в бронхах и бронхиолах;
- неровная поверхность легких;
- очаги поражения в верхних отделах легких;
- наличие зернистых образований в легких;
- увеличение печени;
- воспаления лимфатической системы.
Причины возникновения и симптомы заболевания
Причины развития бронхопневмонии у телят различны:
- недостаток витаминов (А и С);
- плохие условия содержания (отсутствие нормальной вентиляции, несистематическая уборка помещения, отчего воздух становится пыльным, а помещение грязным);
- неправильный обмен веществ, нарушения в работе органов пищеварения;
- стрессы;
- неподходящая пара для получения потомства, в результате чего телята рождаются с физиологическими отклонениями и ослабленным иммунитетом;
- переохлаждение или перегрев (сквозняки, холод, жаркий и сухой воздух);
- простудные заболевания, пущенные на самотек;
- высокий уровень влажности в помещении, где находятся животные;
- ошибки при вскармливании молозивом.
Острая форма
Существует три формы течения заболевания:
- острая;
- подострая;
- хроническая.

Каждая из них характеризуется определенной симптоматикой. Острая стадия развивается в течение 10 дней. В этот период теленку требуется срочная ветеринарная помощь, тщательное обследование, забор анализов. Признаки острой бронхопневмонии следующие:
- Слабость.
- Слезотечение.
- Нежелание принимать пищу.
- Выделение слизи из носа (постепенно переходит в гной).
- Горловое дыхание.
- Кашель. Сначала сухой и редкий, потом (при отсутствии должного лечения) влажный и частый.
- Дыхание через рот.
- Повышенный уровень лейкоцитов (определяется с помощью анализов).
Подострая
Продолжается в течение 2-4 недель. Симптомами этой стадии являются:
- Отсутствует аппетит.
- Уменьшается вес теленка (как следствие первого пункта).
- Небольшое повышение температуры в вечернее время (днем нормальная).
- Одышка. Теленок начинает хрипеть.
- Диарея.
- Возникают обострения в виде резкого повышения температуры и ухудшения самочувствия.
Хроническая
Эта форма заболевания у коров характеризуется следующими признаками:
- Постоянный кашель.
- Насморк.
- Хрипы в легких.
- Отставание в физическом развитии.
Телята, имеющие хроническую бронхопневмонию, выбраковываются. При этом на убой их отправлять нельзя, так как мясо таких животных не рекомендуется к употреблению, даже после тщательной термической обработки.
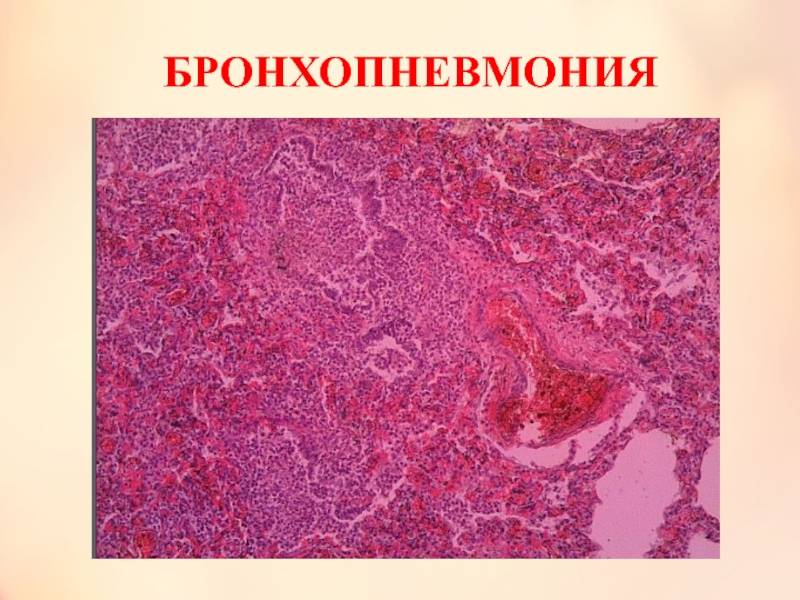
Патологоанатомические изменения
Болезнь в процессе своего развития нарушает функции всех органов и систем. Сначала страдает нервная система, что проявляется рядом действий, которые снижают защитную функцию организма и провоцируют застой крови в лёгких, отёчность слизистых оболочек бронхиол и бронхов. Поскольку лёгкие ослаблены, в них создаются условия для развития воспалительных процессов. Пониженный в них газообмен приводит и к снижению газообмена в тканях.

Участки лёгкого с очаговым воспалением не могут функционировать, как прежде. Здоровым участкам приходится работать в режиме повышенной интенсивности. У животного наблюдается одышка и лихорадка. У почек нарушается фильтрационная функция, а в моче прослеживается белок. На развитие этого заболевания влияют состояние печени и кишечника. Если барьер печени повреждён, то через неё от кишечника проходят токсины, которые всасываются в кровь и вызывают интоксикацию организма.
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
- Диетотерапию. Ограничение количества белка в пище, уменьшение потребляемой соли вплоть до перехода на бессолевую диету. Рекомендуется делать упор на незаменимые аминокислоты, которые содержатся в орехах, бобах, молочных продуктах, зерновых, сушеных финиках и говядине.
- Курсы плазмафереза – очищение плазмы методом центрифугирования, которое позволяет уменьшить концентрацию токсических веществ, антител, белков и липидов.
- Регулярный гемодиализ – сеансы очищения крови «искусственная почка» показаны пациентам с хронической почечной недостаточностью при неэффективности основного лечения.
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
4 мифа о язвенной болезни
- Язвенную болезнь вызывает острая пища. На самом деле это не может спровоцировать болезнь, но острые блюда способны усилить симптомы, если болезнь уже началась.
- Болеют только пожилые люди. Риск заболеть язвенной болезнью есть в любом возрасте: воспаление слизистой желудка может начаться уже с 5, а кишечника — с 15 лет.
- Язвенную болезнь можно вылечить антацидными препаратами. Антациды — лекарства, нейтрализующие кислотность желудочного сока (перед применением нужно проконсультироваться со специалистом). Это хорошее средство первой помощи, которое может облегчить симптомы, но восстановить слизистую желудка и кишечника эти препараты не способны.
- При язве помогают народные средства и молоко. В зарубежных и в российских клинических рекомендациях по лечению язвенной болезни нет ни барсучьего жира, ни «желудочных» БАД, ни отвара из подорожника, ни натуральных растительных масел, ни молока. Надеяться, что эти средства заживят язву, не нужно.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Отравление ацетоном: причины, симптомы и диагностика
Что такое отравление ацетоном?
Отравление ацетоном возникает, когда в вашем организме больше ацетона, чем ваша печень может расщепить.
Ацетон — прозрачная жидкость с запахом жидкости для снятия лака. При контакте с воздухом он быстро испаряется и остается легковоспламеняющимся. Ацетон опасно использовать около открытого огня. Сотни широко используемых товаров для дома содержат ацетон, в том числе лак для мебели, медицинский спирт и лак для ногтей.
Каждый день ваше тело расщепляет жиры на органические молекулы, называемые кетонами. Ацетон — один из трех типов кетоновых тел. Ваша печень производит кетоны, и ваше тело может использовать их в качестве накопление кетонов в организме может быть опасным. Отравление ацетоном может произойти при чрезмерно высоком количестве кетонов. Это состояние, известное как кетоацидоз.
Если у вас диабет 1 или 2 типа, у вас может развиться кетоацидоз, если вы не контролируете уровень глюкозы должным образом.
Продолжительное голодание также может привести к кетоацидозу. В этом случае ваше тело истощает запасы углеводов и начинает расщеплять накопленные жиры на кетоны. Уровень кетонов в крови может быстро накапливаться и становиться опасно высоким.
Отравление ацетоном может иметь другие причины, в том числе:
- употребление медицинского спирта для отравления
- чрезмерное воздействие определенных красок в ограниченном пространстве
- случайное употребление чистящих растворов, содержащих ацетон
- питьевое средство для снятия лака
Отравление ацетоном встречается редко . Ваше тело способно естественным образом расщеплять большие количества ацетона. Чтобы произошло чрезмерное воздействие, вы должны произвести, вдохнуть или проглотить очень большие количества в течение короткого периода времени. К легким симптомам отравления ацетоном относятся:
- головная боль
- невнятная речь
- летаргия
- нарушение координации
- сладкий привкус во рту
Тяжелые симптомы очень редки и включают:
Отравление ацетоном может быть опасным для жизни .
Отравление ацетоном имеет необычный симптом, который помогает в диагностике: кетоны в крови вызывают фруктовый запах изо рта. Тестировать на ацетон сложно из-за его естественного содержания в врач будет искать высокий уровень ацетона и кетонов, а также физические симптомы, чтобы поставить вам диагноз.
- Ваш врач может использовать анализ мочи, чтобы определить наличие кетонов. В нормальных условиях в моче нет кетонов.
- Ваш врач также может сдать вам анализ крови, чтобы проверить уровень кетонов в крови и провести токсикологический скрининг, чтобы определить наличие определенных токсичных химических веществ. Анализ крови также может определить, насколько ваша кровь стала ацидозной.
«Лекарства» от отравления ацетоном не существует. Но врачи могут оказать поддерживающую терапию, пока ваше тело очищает организм от кетонов. Естественная реакция вашего организма — увеличить частоту дыхания, чтобы избавиться от кислот, накопившихся в крови. Ваш врач может вставить трубку в ваши дыхательные пути (интубация), чтобы помочь вам дышать. Если вы в критическом состоянии, вам также может потребоваться поддержка артериального давления для поддержания адекватного снабжения органов кислородом. Часто врачи также назначают жидкости.
Не следует вызывать рвоту, если вы выпили большое количество ацетона. Ацетон вреден для кожи во рту и слизистой оболочки пищевода. Ваш врач может прокачать ваш желудок, вставив трубку в горло и в желудок. Затем они закачивают небольшое количество воды или физиологического раствора в желудок и высасывают его обратно, пока не кончится ацетон. Однако, поскольку ацетон так быстро всасывается, этот метод эффективен только в течение первого часа после приема внутрь.
Выкачивание желудка повышает риск случайной аспирационной пневмонии, состояния, при котором вода случайно закачивается в легкие, а не в может утонуть от жидкости, наполняющей легкие.
Если у вас нарушение обмена веществ, например диабет, обязательно следуйте инструкциям врача о диете, лекарствах и образе жизни. Если вы заметили изменения в своих симптомах, обратитесь к врачу, чтобы обсудить изменения в схеме лечения. Это позволит контролировать внутренние источники ацетона.
Ацетон из внешних источников может случайно или преднамеренно попасть в ваше тело:
- вдыхая его из таких продуктов, как лак для ногтей или разбавитель для краски
- брызгая в глаза
- касаясь его кожей
- выпивая
Вы можете предотвратить воздействие ацетона, соблюдая основные меры предосторожности:
Профилактика проблемы
Чтобы предотвратить развитие бронхопневмонии у теленка, следует прибегнуть к таким мерам:
- правильное питание, богатое витаминами;
- поддержка оптимальных условий содержания (температура, влажность, уборка помещений, проветривание, дезинфекция и прочее);
- регулярный выгул;
- напольное покрытие должно быть деревянным;
- наличие навеса на выгульном участке (чтобы телята могли укрываться под ним от жары и дождя);
- регулярный осмотр телят ветеринаром;
- массаж грудной клетки;
- должный уход за беременными коровами.
Бронхопневмония – серьезное, но излечимое заболевание, которое часто встречается у телят
Важно соблюдать профилактические меры, а при возникновении признаков патологии немедленно вызывать ветврача и, если требуется, начинать адекватное лечение
Симптомы
Первые признаки, которые должны насторожить:
- позывы к мочеиспусканию чаще обычного;
- дискомфорт, чувство распирания мочевого пузыря;
- боль внизу живота;
- жжение и рези во время и после посещения уборной;
- изменение цвета, примеси в моче (кровь, слизь).
При более длительном течении появляются стойкие признаки общей интоксикации: озноб, слабость и быстрая утомляемость, повышение температуры, головная боль, потливость. Недуг, помимо слизистой оболочки мочевого пузыря, может поражать мышечный слой. При этом возникает постоянное ощущение тяжести и распирания внизу живота, недержание мочи.
Цистит после полового контакта
Воспаление иногда развивается как результат некоторых мочеполовых инфекций или после незащищенного сексуального контакта. Существует такое понятие, как «цистит медового месяца», или дефлорационный. Это развитие острой формы заболевания вследствие начала половой жизни у женщины. Женская уретра намного шире и короче, чем у мужчин. Партнер может быть носителем патогенных бактерий и не чувствовать никаких симптомов. При первом сексуальном контакте в мочеиспускательный канал попадает набор новых бактерий. Вместе с ними в организм может проникнуть инфекция, вызывающая заболевание.
Стоит отметить, что риск воспаления мочевого пузыря после секса существует для всех женщин, вне зависимости от того, первый половой контакт у них случился или нет.
О чем говорит кровь в моче
Этот симптом – прямой повод для немедленного обращения к врачу. Цистит с кровью называется геморрагическим. Это самая тяжелая форма, чаще всего связанная с попаданием в организм аденовирусной инфекции. При гемморагической разновидности заболевания пациентки страдают от сильных болей в животе, отдающих в промежность. Мочеиспускание – частое и болезненное. Температура тела повышена, общая интоксикация быстро нарастает.
Кровь в моче появляется из-за повреждения сосудов, расположенных вблизи мочевого пузыря. Инфекция может попадать в кровоток и быстро распространяться по всему организму. Частые осложнения после геморрагического цистита – пиелонефрит и другие воспаления почек.
Эта форма также может перейти из острой в хроническую с периодами ремиссии. Но лучше всего не затягивать процесс, а сразу обращаться к врачу и лечить недуг при первых проявлениях.
Цистит во время менструации
Проявления острой формы или обострения хронической часто возникают у женщин во время месячных. Это связано с тем, что бактерии попадают в мочеиспускательный канал вместе с кровью.
Спровоцировать обострение в начале цикла могут:
- воспалительные процессы в органах малого таза;
- гормональные изменения в организме;
- молочница и другие инфекции;
- венерические заболевания;
- снижение иммунитета (в том числе местного);
- несоблюдение правил гигиены;
- аллергия на прокладки, тампоны.
При месячных цистит проявляется сильными болями в животе, которые пациентка может спутать с менструальными. На фоне воспаления могут возникать сбои цикла, задержки. Это связано с влиянием воспалительного процесса на организм женщины.
Важно! Боль внизу живота, задержка месячных и частые позывы к мочеиспусканию могут быть признаками не цистита, а беременности. Поэтому при возникновении таких симптомов нельзя заниматься самолечением
Нужно сразу же обращаться к врачу.
Беременность и цистит
Это заболевание – самое распространенное среди урологических проблем, которым подвержены будущие мамы. Из-за беременности снижается иммунитет, а значит – больше риск воспаления мочевого пузыря.
В период ожидания ребенка риск выше и по ряду других причин.
- Из-за увеличения размеров матки мочеточники могут быть сдавлены. Вследствие этого нарушается отток мочи из почек, возникает ее застой.
- При беременности возвращаются многие старые недомогания, находящиеся в состоянии стойкой ремиссии. Особенно патологии мочеполовой системы.
Опасность для здоровья матери и плода:
- Высокий риск осложнений, например пиелонефрита.
- Дефицит массы тела плода, анемия, артериальная гипертензия.
- Риск преждевременных родов и гибели плода внутриутробно.
Вспомогательные препараты
«Флунекс». Флуниксин меглумин снимает воспаление, снижает температуру тела. Длительность действия на 16 часов превышает аналоги.
«Кальция борглюконат 20%» и «Кофеин-бензоат натрия 20%» стимулируют центральную нервную и сердечно-сосудистые системы, оказывают антитоксическое действие.
Витаминно-минеральные препараты для животных «Тетрагидровит» и «Бутофан» восполняют нехватку витаминов, укрепляют иммунитет, стимулируют обмен веществ.
Также рекомендуем применять муколитические средства для разжижения и выведения из легких мокроты. Для устранения механизмов развития болезни используют новокаиновую блокаду звездчатого узла.
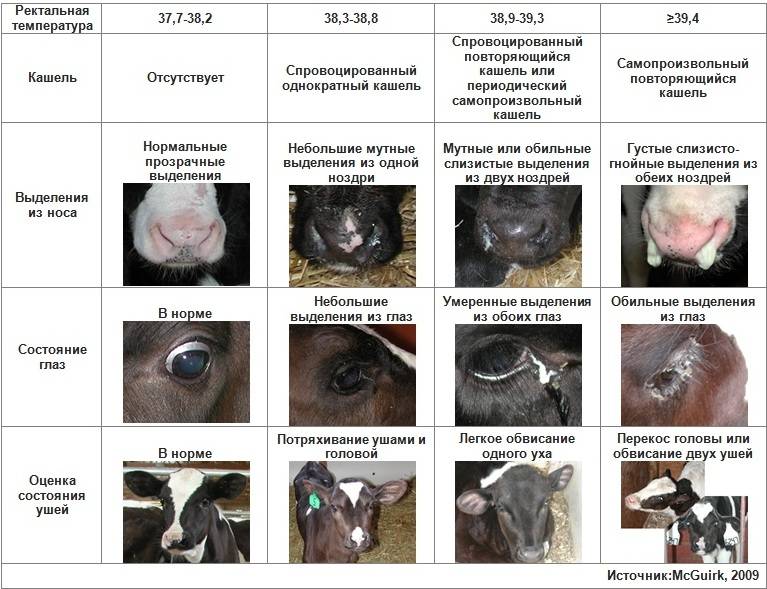
Симптомы пневмонии телят
Классические симптомы пневмонии: учащенное дыхание (более 60 вдохов в минуту), кашель, истечение из носовой полости и глаз и высокая температура тела (40—42° С). Часто болезнь сопровождается поносом.
Первым признаком пневмонии может служить именно учащенное дыхание или угнетенное состояние. Таких телят следует обязательно проверить на наличие высокой температуры.
Кашель и выделения из носа, хоть и характерны для пневмонии, могут быть следствием плохой вентиляции и застоявшегося воздуха в коровнике. Если у теленка кашель, но нет температуры и дыхание не учащенное, возможно, ему просто стоит изменить условия содержания и обеспечить свежим воздухом.
Пневмония на пастбище
А вот о причинах, которые вызывают это заболевание при содержании телят на пастбищах, часто почти ничего неизвестно.
Проявляться такая пневмония может по-разному. Как в классической форме в виде учащенного дыхания и кашля, так и в виде общей угнетенности животного (теленок плетется позади всего стада, а уши его грустно опущены). Если измерить у таких телят температуру, скорее всего, она будет повышенной, что является одним из первых симптомов пневмонии.
Конечно, пастбищная пневмония телят поражает совсем небольшое количество молодняка, да и протекает обычно в более легкой форме. Однако при недостаточном контроле может вызвать серьезные потери. Мы обязательно напишем об этом виде пневмонии в следующих публикациях.
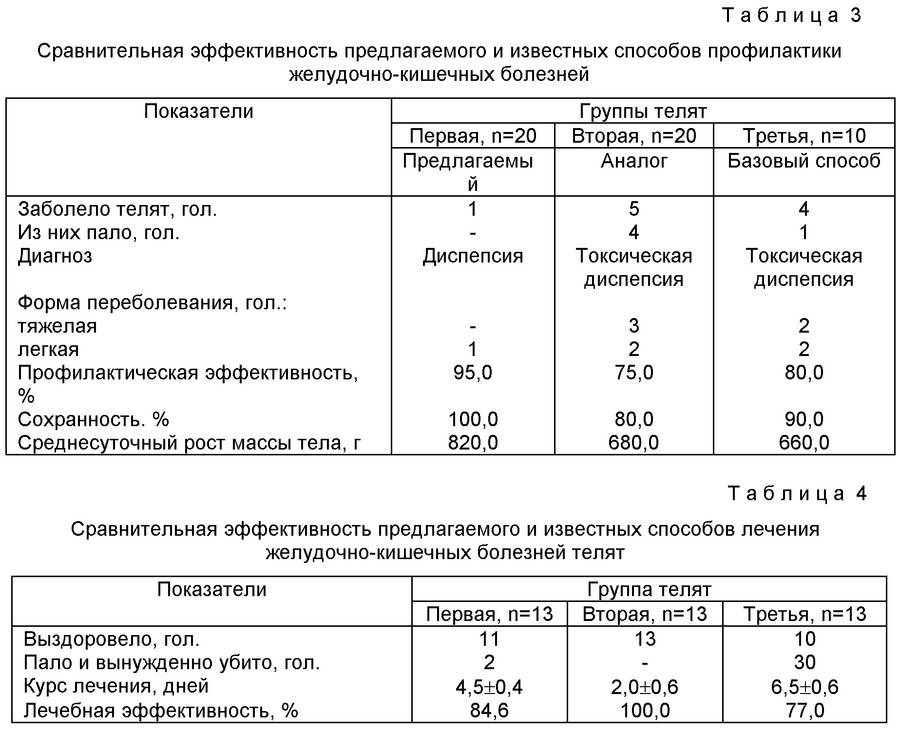
Способы лечения бронхопневмонии у КРС
Больного теленка помещают в отдельный загон и обеспечивают ему необходимый уход. Основные меры терапии включают следующие процедуры:
- Ингаляция. Усиливает кровообращение, вещества быстро и легко всасываются. Для процедуры понадобится скипидар, пищевая сода, травы, экстракты масел, протеолитические ферменты.
- Курс антибиотиков.
- Прием противоаллергенных препаратов.
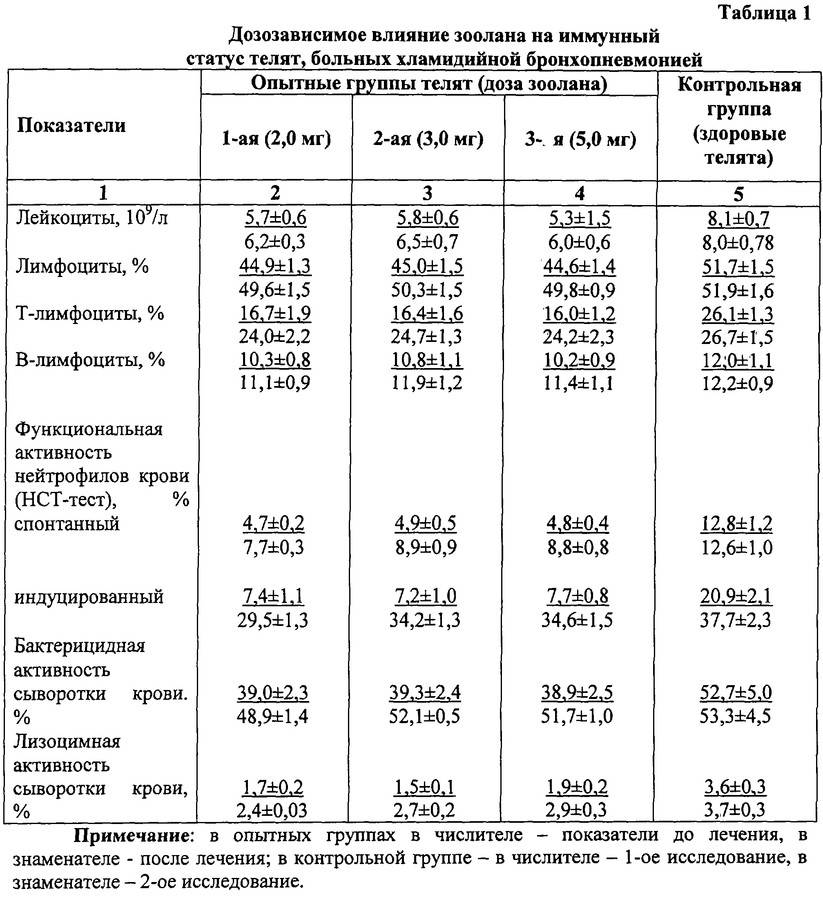
- Повышение защитных функций организма с помощью иммуностимуляторов.
Антибактериальная терапия
Схема лечения теленка основывается на применении антибиотиков – «Пенициллина» и «Стрептомицина». Эти лекарства эффективны при острой форме бронхопневмонии. Первый препарат колют внутримышечно, второй – внутривенно три раза в день. Курс терапии составляет около недели.
Противоаллергические препараты
Антигистаминные средства снижают проницаемость сосудов и улучшают всасывание антибиотиков, препятствуя появлению аллергии на лекарства. В числе распространенных препаратов, назначаемых при катаральной пневмонии, находятся:
- «Супрастин»;
- глюконат кальция;
- тиосульфат натрия;
- «Пипольфен».
Иммуностимуляторы
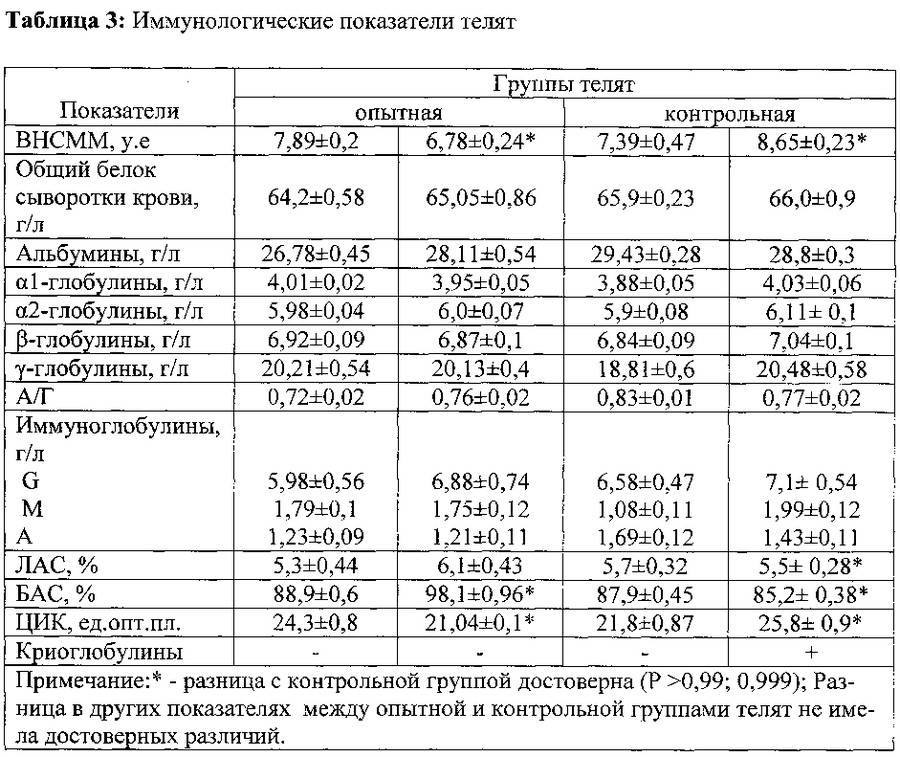
Болезнь ослабляет защитные функции организма, поэтому необходимо помочь ему в борьбе с недугом. Для этого используются иммуностимуляторы, в том числе сыворотки крови, взятые у здоровых животных.

Методы диагностики
Установить наличие патологии можно по результатам лабораторных исследований:
- биохимический анализ крови;
- рентген легких (при наличии бронхопневмонии на снимке обнаруживаются локальные затемнения, более четкий бронхиальный рисунок, размытый сердечно-диафрагмальный рисунок);
- анализ мочи;
- бронхолегочный тест.
Также необходима оценка условий содержания молодняка, поведения теленка (как на выпасе, так и в помещении). Вся эта информация имеет большое значение для постановки точного диагноза.

При диагностике важно отличать симптомы бронхопневмонии от признаков иных (схожих) заболеваний. Например, кашель у телят может возникать по следующим причинам:
- гельминтоз (эхинококки скапливаются в легких и провоцируют кашель);
- наличие постороннего предмета в верхних дыхательных путях;
- аллергия на пыльцу;
- химическое отравление.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.