Причины появления шишек у козы
У взрослых животных причины возникновения шишек на шее разнообразны, в том числе отличаются по степени опасности для них самих и человека:
воспалившиеся травмированные места ‒ козы могут в стойлах неосторожно напороться на торчащий гвоздь или отколовшуюся от деревянной стойки щепу, на пастбище ‒ проколоть кожу веткой, металлическим прутом. Инфицированная рана воспаляется, наполняясь гноем;
заболевания, провоцирующие появление образований, ‒ актиномикоз, казеозный лимфаденит, паратуберкулез, эхинококковые кисты (перечисленные заболевания высококонтагиозны, приводят к быстрому заражению всего поголовья, а кроме того, опасны для человека);
дефицит йода в организме ‒ постоянный его недостаток в рационе приводит к эндемическому зобу животных
У взрослых коз видимое увеличение щитовидной железы бывает только в очень запущенных случаях (они отстают в росте, страдает кожный покров, снижаются надои). От матерей, во время беременности не получавших в достаточном количестве йод, козлята рождаются с небольшими шишками на шее, то есть с уже имеющимся зобом. Зачастую они умирают вскоре после рождения.
У здоровых козлят в возрасте до четырех месяцев, то есть во время молочного вскармливания, случается также молочный зоб. Он чаще наблюдается у нубийских коз. Причина увеличения вилочковой железы в этом случае неизвестна. Поскольку вилочковая железа активно задействована в иммунной системе организма, специалисты не советуют никоим образом лечить малышей. После отказа от материнского молока эти образования рассасываются сами.
Диагностика
Кисты шеи представляют собой безболезненное, плотное, не спаянное с кожей образования, имеющие четкие границы, расположенные по средней линии на передней поверхности шеи. Они имеют свойства смещаться во время глотания, спаяны с подъязычной костью и немного подвижны. В редких случаях кисты могут располагаться в языковом корне, что приводит к тому, что язык всегда немного приподнят, часто развиваются нарушения глотания и речи.
Срединные образования нагнаиваются чаще боковых — примерно в 60% случаев. При инфицировании киста увеличивается в размере, становится болезненной. Окружающие ткани отекают, кожа краснеет. При вскрытии гнойника образуется свищ с устьем, расположенным между щитовидным хрящом и подъязычной костью. Если свищ открывается в ротовую полость, его устье располагается на передней поверхности языка, на границе между его корнем и телом.
Диагноз выставляется на основании анамнеза и клинических данных. В качестве методов инструментальной диагностики кисты используется УЗИ и пункция с последующим цитологическим исследованием. При пункции получают тягучую мутную жидкость желтоватого цвета, содержащую лимфоидные элементы и клетки многослойного плоского эпителия. Для исследования свищевых ходов применяется фистулография и зондирование.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
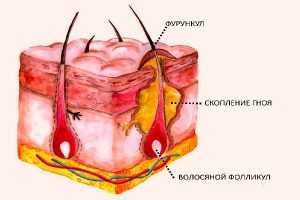
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Как правильно лечить
Желательно, чтобы лечение шишек на шее козы, появившихся по любой причине, проводил специалист-ветеринар. Если такой возможности нет, высок риск того, что причина будет установлена неправильно, и самодеятельная терапия окажется неэффективной. Если речь идет об инфицированных ранах:
- крупные гнойники врач вод местной анестезией вскрывает, прочищает, в запущенных случаях назначает антибиотик, выбирая его в зависимости от состояния здоровья козы;
- небольшие воспаления в домашних условиях можно смазывать мазью Вишневского, а после прорыва гнойника промывать рану перекисью водорода и вкладывать в нее отрезок бинта с левомеколем, постоянно его меняя.
Если состояние раны не улучшается, необходимо обратиться к врачу для назначения антибиотиков. Последствия хронического дефицита йода легче предупредить, чем лечить. Применения йодированной покупной соли недостаточно. Нужны ветеринарные препараты — «Седимин», «Йодомидол», «Кайод» и другие. Их количество и частоту применения рассчитывает ветеринар по весу и состоянию животного. Козам необходимо их получать и во время беременности наряду с кормами со сбалансированными микроэлементами.
Мнение эксперта
Заречный Максим Валерьевич
Агроном с 12-ти летним стажем. Наш лучший дачный эксперт.
Задать вопрос
Особенно тяжело выхаживать козлят, которые родились слабыми, с трудом принимающими питание из-за больших шишек на шее.
Возможность и порядок лечения инфекционных заболеваний определяется врачом:
- при актиномикозе ветеринар вскрывает абсцессы, удаляет гной, вводит антибиотики, сульфаниламидные препараты;
- кистозный эхинококкоз, в зависимости от его разновидности, лечится чрезкожно, хирургическим путем или терапией противоинфекционными препаратами;
- для казеозного лимфаденита лечения нет, в промышленном животноводстве заболевших животных выбраковывают, а их туши утилизируют. При домашнем разведении, если особь представляет эмоциональную ценность, ее изолируют, проводят антибиотикотерапию, а инкапсулированные абсцессы вскрывают, очищают от содержимого и обеззараживают.
Терапия этих болезней всегда длительна, но не всегда эффективна.
Удаление кисты в Центре челюстно-лицевойхирургии и имплантологии
Операция над срединной кистой проходит под общим наркозом в условиях собственного стационара Центра. Лечению кисты шеи предшествует обязательное УЗИ или МРТ исследование, а также тщательный осмотр хирурга. Операция по удалению подобных образований является достаточно сложной и требует большого мастерства. Опытные хирурги Центра челюстно-лицевойхирургии и имплантологии обладают большой практикой и готовы провести операцию на кисте любой степени сложности. Образования без осложнений удаляют за одно посещение. Если срединная киста воспалилась, то лечение заключается в том, что сначала ее очищают, а затем, когда процесс нагноения остановлен, удаляют отдельной операцией. После вмешательства проводится обязательное гистологическое исследование, чтобы определить, есть ли в удаленных кистах злокачественные изменения.
Пациент, как правило, пребывает в стационаре после удаления кисты не более суток. Процесс восстановления достаточно быстрый и безболезненный. На следующий день после операции удаляется дренаж (если не было воспалительного процесса), и пациент может быть отпущен домой. В течение месяца необходимо ограничить физические нагрузки, походы в баню, сауну и прием горячей ванны. Кроме того, после операции по удалению кисты пациентам назначается антибактериальная и противовоспалительная терапия, возможно появление синяков на коже, болезненность при глотании и поворотах головы, которые проходят через несколько дней. Благодаря минимальной травматизации тканей при удалении кист, использованию современной техники и наложению внутренних косметических швов пациенты в минимальные сроки возвращаются к привычному образу жизни.
В Центре челюстно-лицевой хирургии и имплантологии сети «Юнидент» в Бобровом переулке в Москве вы сможете решить любые проблемы, связанные с доброкачественными образованиями в области шеи. Подобные услуги предлагают многие клиники Москвы, однако только мы гарантируем исключительную безопасность проведения операций, комфорт в процессе лечения и реабилитации, соблюдение пожеланий пациента. К вашим услугам высококвалифицированные врачи, современное оборудование, проверенные методики и новейшие разработки в области пластической медицины.
Как вылечить папилломы на шее?
Для того, чтобы разработать эффективную схему лечения папиллом на шее, необходимо обратиться к специалисту, который порекомендует прием противовирусных препаратов и подскажет действенные способы укрепления иммунной системы. Также обязательной рекомендацией станет удаление новообразования, которое может быть проведено несколькими аппаратными процедурами.
Как удалить папилломы на шее:
- Криодеструкция – заморозка нароста жидким азотом;
- Электрокоагуляция – иссечение дефекта под действием электрического тока;
- Радиоволновая методика – основана на применении деструктивной способности радиоволн высокой частоты;
- Лазерная коррекция – методика предполагающая воздействие на шейную папиллому лазером.
Выделяют множество факторов, указывающих на неоспоримые преимущества последнего способа удаления доброкачественных новообразований. Дело в том, что только лазерная деструкция гарантирует сочетание эффективности, безопасности и безболезненности манипуляции
Кроме того, лазер не оставляет следов, шрамов и рубцов, что особенно важно при удалении шейных и лицевых папиллом. Лазеротерапия может быть проведена непосредственно в день обращения пациента в клинику, так как не предполагает специальной подготовки
Реабилитационный период также отсутствует, так что сразу же после процедуры человек может вернуться к привычному ритму жизни и работе. Риск развития рецидивов для лазерной коррекции минимален, как и возможность инфицирования поверхности приложения.
Если Вы столкнулись с проблемой папиллом на шее, оптимальным решением станет обращение в медицинский центр “НЕОМЕД”, который оснащен новейшим лазерным оборудованием, способным справиться с новообразованиями любой локализации. Наши специалисты окажут профессиональную помощь при диагностике и лечении вируса, а также произведут подробное информирование пациента относительно пострпоцедурных правил.
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази
На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу. - подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция
Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов. - противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты
Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается. - нейтральные водно-взбалтываемые препараты
Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление. - йод – средство агрессивное, но крайне эффективное
Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит
Лечение боковой кисты шеи
 Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Treatment and vaccination[edit]
Treatment of affected animals consists of the drainage of abscesses, followed by cleansing and chemical cauterization, usually with 10% iodine, or even removal of the affected superficial lymph nodes. Also there is antibiotic therapy, which can be used as a treatment. Despite the fact that C. pseudotuberculosis is sensitive in vitro to almost all antibiotics that have been tested, antibiotic therapy is not very efficient.
The most effective way of controlling caseous lymphadenitis is still a topic of ion. Vaccination is the primary remedy for the control of the disease in several countries, whereby immunisation reduces the spread of infection, leading to a gradual decline in incidences of the disease. However, proprietary caseous lymphadenitis vaccine is still not available, which would be a complete protection against the disease.
Показания к хирургической коррекции воронкообразной грудной клетки
Хирургическую коррекцию рекомендуется проводить по функциональным, косметическим и ортопедическим показаниям.
К функциональным показаниям относят нарушения, затрудняющие нормальную работу организма. ВГДК приводит к снижению объема грудной клетки, которое в свою очередь сказывается на основных функциях внутренних органов.
С точки зрения влияния на сердце воронкообразной деформации грудной клетки можно отметить его «раздражение», возможное сдавление и даже смещение относительно нормального положения. Сердцебиение учащается и сильно ощущается, особенно при нагрузках. Появляется одышка, боли в сердце.
Деформация влияет и на легкие пациента – снижается их жизненная емкость, нарушается механика дыхания. После проведения хирургической коррекции система транспорта кислорода в организме больного полностью восстанавливается. Также к функциональным показаниям к коррекции впалой грудной клетки можно отнести обще снижение выносливости и частые простудные заболевания.
Степень выраженности деформации определяется несколькими способами. Например, можно заполнить область деформации какой-либо жидкостью, тем самым измерив объем. Этот метод нагляден, но не стандартизирован. Для того, чтобы определить, нужна пациенту операция или нет, применяется индекс Галлера (ИГ). Для этого пациенту делают компьютерную томографию грудной клетки (РКТ, МСКТ) и вычисляют соотношение длины грудной клетки по средней линии (а) и расстояние от средней линии до самого глубокого места деформации (b). Если a/b составляет более 3,25 – пациенту необходима операция.
К косметическим показаниям относят, прежде всего, недовольство пациента (или его родителей) эстетическим состоянием грудной клетки. Часто воронкообразная деформация грудной клетки сопровождается психологическими нарушениями, наличием глубоких комплексов и внутренней неуверенности. Особенно это актуально для подростков, болезненно реагирующих на мнения окружающих. Однако, перед проведением операции лишь по косметическим показаниям необходимо более тщательное обследование пациента с целью выявления и сопоставления всех возможных рисков и результатов.
Ортопедические показания к операции являются наиболее спорным показанием. Они связаны с влиянием вогнутой груди на позвоночник. Исследования доказали наличие тех или иных нарушений в позвоночнике у пациентов с ВГДК, однако они связаны больше с мышечным напряжением, нежели с изменениями в позвоночнике. Тем не менее, успешно проведенные хирургические коррекции благоприятно сказываются на осанке пациента.
Что касается возраста проведения операции – оптимальным считается период перед пубертатом (от 12 до 15 лет), как только деформация начала себя активно проявлять. Выбор именно этого возраста связан с относительной мягкостью и эластичностью грудной клетки в этот период – поэтому и сама операция и послеоперационный период проходят гораздо легче. Кроме того, при вовремя проведенной коррекции можно избежать тяжелых психологические последствий и развития ощущения собственной неполноценности у пациентов с ВДГК. Если же по каким-либо причинам провести операцию вовремя не удалось – сегодняшние технологии позволяют провести операцию в любом возрасте.
Спешка в проведении операции может стать причиной различных осложнений, а также повторного возникновения впалой груди. Если операция проводится в раннем детском возрасте – риск рецидива остается довольно высоким. Кроме того, в раннем возрасте ребенка деформация редко бывает настолько выраженной, чтобы сформировать у ребенка комплексы и психологические нарушения. Поэтому спешить с проведением оперативной коррекции ВГДК не стоит.
Диагностика заболевания
Жировики, имеющие склонность к прорастанию в кровеносные сосуды и глубокие ткани (инфильтративные липомы), часто путают с раком, поэтому их необходимо обследовать тщательным образом.
Для определения характера новообразования проводят биопсию (забор ткани). При инфильтративном уплотнении назначают компьютерную томографию (КТ), чтобы определить степень поражения опухолью сосудов и мышц.
Гистологический анализ
Липома состоит из долек жировой ткани, разделенных соединительнотканными перегородками. Если кровеносных сосудов мало, то она плотная и повреждения не приводят к обильному кровотечению.
Любое новообразование на теле животного должно быть исследовано, поскольку имеется риск перерождения доброкачественной опухоли в злокачественную (липосаркому).
Возможная опасность
При отсутствии своевременного лечения гнойные нарывы у козы могут прорвать и очиститься самостоятельно, а могут прорваться внутри и привести к сепсису животного и его гибели.
Дефицит йода приводит ко множеству проблем со здоровьем животных:
- у коз нарушается цикличность течки, оплодотворяемость и плодовитость снижаются;
- часто случается рассасывание плода, выкидыши в начале беременности, аборты, рождение нежизнеспособных козлят;
- надои и жирномолочность падают.
У выжившего молодняка, родившегося с зобом, замедлен прирост живой массы. Для профилактики псевдотуберкулеза, эхинококкоза и любых других инфекционных болезней человеку следует строго придерживаться мер личной профилактики во время ухода за животными. При подозрении на них необходимо сразу изолировать особь от остального стада и немедленно обратиться к ветеринару для проведения необходимых анализов содержимого шишек.
Косметические процедуры для борьбы с кольцами Венеры
Если у вас появились заметные морщины на шее, то, прежде всего, избавиться от “колец Венеры” помогут косметические процедуры. В зависимости от степени выраженности морщин и особенностей кожи шеи пациента, врач-косметолог подберет для вас оптимальные методы.
Если «кольца» еще не слишком выражены, то с ними могут справиться такие процедуры, как биоревитализация, мезотерапия, ботулинотерапия и плазмотерапия. Благодаря входящим в состав полезным элементам они помогут повернуть вспять возрастные изменения. Эффект будет радовать вас примерно полгода.
Если складки на шее очень сильно заметны глазу, то стоит прибегнуть к более глубокому воздействию на кожу – нитевому лифтингу, который не только устранит морщины, но и будет в тканях шеи стимулировать синтез коллагена, эластина, а также запустит процесс регенерации изнутри.
Средней по эффективности является процедура контурной пластики, действие которой будет сохраняться примерно в течение 18-20 месяцев.
Следует помнить, что инъекционные и аппаратные методики категорически нельзя проводить людям, имеющим проблемы с щитовидной железой.
Мезотерапия
Мезотерапия – это инъекционная методика, предполагающая введение под кожу полезного мезококтейля из гиалуроновой кислоты, витаминов, минералов, аминокислот и пептидов.
После курса процедур происходит стимуляция выработки эластина и коллагена, кожа становится увлажненной, гладкой, появляется здоровый цвет кожи.
Восполняя дефицит влаги, инъекции возвращают шее упругость, уменьшая глубину морщин. Мезококтейли также обладают антиоксидантными свойствами, что также положительно отражается на состоянии шеи.
Плазмотерапия
Плазмотерапия – это процедура, во время которой в качестве инъекций используется собственная плазма пациента.
Она проходит следующим образом:
1) У пациента из вены берут кровь (от 30 до 60 мл);
2) Пробирка с кровью помещается в центрифугу. При её вращении происходит разделение фракций крови;
3) Обогащенная тромбоцитами плазма набирается в шприц и внутрикожно вводится пациенту.
Процедура активизирует рост клеток кожи, улучшает ее тонус и тургор. Выбирая методику плазмотерапии, мы избегаем таких неприятных моментов, как аллергические реакции, риск инфицирования и реабилитация.
Биоревитализация
Биоревитализация предполагает введение в кожу препарата на основе гиалуроновой кислоты. Она помогает коже восстановить утраченную ей влагу и стимулирует коллагенообразование. Благодаря этому кожа уплотняется и укрепляется.
Процедура очень хорошо воздействует на область шеи. Основным минусом является недолговечность эффекта. Период реабилитации включает возможные покраснение, папулы, и длится около 3 дней.
Ботулинотерапия
Ботулинотерапия превосходно справляется с задачей устранения гипертонуса мышц, снимая излишнее напряжение в шее. Благодаря этому кожа становится гладкой, а морщины расслабляются и на время уходят.
Свое действие ботулинотерапия направляет только в зону инъекции, не распространяясь на соседние мышцы и сохраняя естественную мимику. Основными препаратами являются «Ксеомин», «Ботокс», «Диспорт». Методика дает очень быстрый, но не долговременный эффект.
Нитевой лифтинг
Еще одним инновационным методом современной косметологии является нитевой лифтинг. Данная процедура делает силуэт шеи более изящным и эстетичным благодаря созданию подкожного матрикса.
Нитевой лифтинг позволяет получить стойкий, ярко выраженный результат. Эффект виден сразу после процедуры и со временем он только нарастает. Кожа в области шеи становится более плотной и упругой за счет формирования соединительной ткани вокруг нитей.
Клинически это проявляется уменьшением сети мелких морщин, «колец Венеры» и лифтингом кожи.
Контурная пластика
Контурная пластика – это заполнение морщин гелеобразным веществом (филлерами) на основе гиалуроновой кислоты.
Процедура справляется с проблемой морщин на шее, в том числе и с «кольцами Венеры». Такие “уколы красоты” повышают эластичность кожи и поддерживают водный баланс.
Повторное возникновение атеромы после удаления
Рецидив — одно из возможных осложнений после операции по удалению атеромы. Чаще всего причина банальна и связана с человеческим фактором: врач удалил капсулу не полностью. Мы же рассмотрим вариант, когда хирург всё сделал «на отлично», от атеромы на голове не осталось и следа. Может ли она возникнуть повторно? Может, если то же самое произойдет с другой сальной железой. Можно ли это предотвратить? Снизить риски поможет соблюдение трех простых рекомендаций:
- Регулярно и тщательно мойте голову.
- Используйте специальные шампуни, которые помогают бороться с повышенной жирностью кожи головы.
- Старайтесь исключить из рациона жирную, сладкую, пряную пищу.
Почему краснеет лицо: основные причины
Наверняка вы не раз замечали, что иногда лицо сильно краснеет и горит безо всякой видимой причины. Однако на самом деле причины есть всегда — и немало: от кожных заболеваний, которые ещё не проявились в полную силу, до индивидуальной реакции на конкретный продукт и психосоматики.
Отчего лицо резко становится красным и что можно с этим сделать? Расскажем подробнее.
Акне и розацеа
Первое — одно из самых распространённых заболеваний кожи, второе — состояние, которое многие источники даже не считают болезнью, однако их объединяет одно: возникновение красноты неизбежно.
Обе проблемы требуют долгого лечения и тщательного подбора уходовых средств. Самолечением лучше не заниматься — со временем повреждённых участков кожи может стать только больше
Важно вовремя обратиться к дерматологу, получить рекомендации и строго следовать им.
Реакция на продукты питания
Иногда лицо краснеет из-за того, что вы едите много горячих и пряных блюд. Некоторые из соединений в пище воздействуют на нервную систему, из-за чего расширяются кровеносные сосуды, а вы к тому же начинаете сильно потеть. То же самое происходит, если есть много острого.
Кроме того, вы однозначно замечали, как краснеет лицо после алкоголя — вина и любого другого спиртного. Это связано с нарушением обмена жидкости в организме.
Что делать в таком случае? Вариантов немного:
откажитесь хотя бы от части продуктов, которые дают подобный эффект. Алкоголь же лучше исключить полностью;
опытным путём постарайтесь выяснить, нельзя ли уменьшить порцию того или иного блюда, чтобы лицо не покраснело;
удостоверьтесь, что ни на одно из блюд, от которых меняется цвет кожи, нет аллергической реакции — для этого нужно сходить к врачу.
Солнечный ожог
Если вы часто бываете под ярким солнцем и при этом ничем не защищаетесь от его палящих лучей, может возникнуть болезненный алый ожог. Чтобы этого не произошло, обязательно пользуйтесь защитными кремами и лосьонами, а также не забывайте о вещах с длинными рукавами и штанинами. Жарко не будет, если покупать одежду из натуральных материалов.
Когда вы уже получили ожог, необходимо:
принять прохладный душ или ванну;
нанести увлажняющий крем;
дать зажить волдырям, если они есть, и постараться не трогать их вообще;
пить как можно больше воды, чтобы предотвратить обезвоживание.
Занятия спортом
Те, для кого спорт — неотъемлемая часть жизни, хорошо знают, как иногда краснеет лицо после тренировки, особенно после бега. В этом нет ничего удивительного: когда мы активно занимаемся спортом, то температура тела повышается — и покраснение напрямую связано с этим.
Когда из-за простуды у нас поднимается температура, ощущается это, мягко говоря, неприятно, а потому организм старается как можно скорее вывести лишнюю влагу. Выводит он её в том числе и через лицо — отсюда и красные пятна на щеках.
Чтобы избавиться от покраснений, достаточно выровнять дыхание и немного подождать, а также выпить воды и не забыть о прохладном душе.
Умывание и душ
Бывает и так, что лицо краснеет даже после умывания — и виной тому обычно температура воды. После чрезмерно горячей воды сосуды расширяются, в результате чего лопаются капилляры. Кроме того, это попросту дискомфортно и опасно — можно обжечься.
Если же простое умывание никак не влияет на цвет лица, а вот после душа оно краснеет, посмотрите, не надо ли уменьшить напор воды — скорее всего, струи слишком сильно бьют по коже.
Красное лицо — распространённое явление, но в большинстве случаев не влекущее за собой ничего серьёзного. Главное — вовремя выявить причину изменения цвета кожи и принять меры.







