Как быстро обнаружить рак печени?
К сожалению, в России не существует такого понятия, как скрининг рака печени, другими словами, обследование пе¬чени у всех россиян. Как правило, опухоль обнаруживается случайно на ранних стадиях ее развития или при обследо¬вании печени у пациентов с вышеуказанными симптомами. Обследование лиц, входящих в группу риска возможного развития рака печени (имеющих в анамнезе гепатиты В или С или цирроз печени), необходимо проводить не реже чем 1 раз в год. Надо отметить, что, пока опухоль не достигнет больших размеров, без специальных методов исследования обнаружить ее практически невозможно.
4 мифа о язвенной болезни
- Язвенную болезнь вызывает острая пища. На самом деле это не может спровоцировать болезнь, но острые блюда способны усилить симптомы, если болезнь уже началась.
- Болеют только пожилые люди. Риск заболеть язвенной болезнью есть в любом возрасте: воспаление слизистой желудка может начаться уже с 5, а кишечника — с 15 лет.
- Язвенную болезнь можно вылечить антацидными препаратами. Антациды — лекарства, нейтрализующие кислотность желудочного сока (перед применением нужно проконсультироваться со специалистом). Это хорошее средство первой помощи, которое может облегчить симптомы, но восстановить слизистую желудка и кишечника эти препараты не способны.
- При язве помогают народные средства и молоко. В зарубежных и в российских клинических рекомендациях по лечению язвенной болезни нет ни барсучьего жира, ни «желудочных» БАД, ни отвара из подорожника, ни натуральных растительных масел, ни молока. Надеяться, что эти средства заживят язву, не нужно.
Причины развития
У большинства аденом прослеживаются первичные нарушения гормонального баланса. К примеру, гормонозависимые гиперплазии простаты возникают из-за дисбаланса тестостерона, а молочных желез – из-за дисбаланса эстрогенов.
Иногда образование аденом щитовидной железы связывают с механическими поражениями, гипофиза – с травмами головы или перенесенными инфекциями. Риск развития гиперплазии надпочечников выше у курильщиков.
Аденома молочной железы может быть вызвана большим количеством абортов, приемом оральных контрацептивов, неблагоприятным течением беременности, патологиями женской репродуктивнойсистемы.Печеночныегиперплазиисвязывают с приемом ОК или стероидов.
Профилактика картофельного рака
Чтобы коварный и опасный грибок не появился на огороде, необходимо придерживаться простых правил и проводить своевременную профилактику:

- протравливать семенной материал перед посадкой растворами препаратов «Фундазол», «Максим», «Беномил»;
- чередовать посадки на участке, стараясь возвращать овощ на прежнее место не раньше, чем через 3-4 года;
- ежегодно окультуривать и оздоравливать почвы, высевая сидераты (овес, горчицу, донник, вику и другие);
- провоцировать патогена на выход из цист, для чего высевать на бывших картофельных грядах кукурузу. Не найдя картошки, зимующие зооспоры быстро погибают, за счет чего резко снижается количество возбудителя инфекции;
- применять для посадок здоровый семенной материал;
- не брать для посадки клубни из карантинных зон;
- своевременно пропалывать гряды, удаляя с участка растительные остатки;
- дезинфицировать огородный инвентарь;
- не высаживать поблизости от картошки другие культуры родственного семейства пасленовых.
Приемы несложные, но эффективные, позволяющие уберечь культуру не только от рака, но и других опасных болезней.
Лечение заболеваний кишечника в Expert Clinics
Expert Clinics предлагает комплексную медицинскую помощь пациентам, страдающим различными заболеваниями кишечника. В нашей клинике работают высококвалифицированные врачи с уникальными знаниями, подкрепленными многолетней практикой, как в России, так и за рубежом.
Стоит сказать, что не нужно бояться проверять кишечник. Современные методы помогают безболезненно диагностировать его состояние.
Доктора Expert Clinics обладают знаниями из области интегративной антивозрастной и биомедицины, и способны обнаружить болезнь на ранних стадиях и приступить к ее лечению в кратчайшие сроки без очередей, стресса и в комфортных условиях.
А главное, восстановленное здоровье кишечника повысит тонус всего организма и значительно улучшит ваше самочувствие.
Профилактика гипертонии
Каждый взрослый человек должен контролировать свое кровяное давление. В случае повышенного давления необходимо получить консультацию у врача.
Люди с высоким кровяным давлением, которые также имеют высокий уровень сахара в крови, повышенный уровень холестерина в крови или проблемы с почками подвергаются повышенному риску инфаркта и инсульта
Поэтому важно регулярно проверять уровень сахара в крови, уровень холестерина в крови и уровень белка в моче
Для минимизации риска развития высокого кровяного давления и его неблагоприятных последствий каждый может предпринять ряд конкретных шагов:
Психическое равновесие
Душевное благополучие и позитивное эмоциональное состояние являются непременными условиями для сохранения здоровья
Что особенно важно для больных гипертонической болезнью или предрасположенных к ее развитию, т.к. заболевание напрямую связано с неадекватной реакцией на стресс
Необходимо научиться управлять стрессом такими здоровыми способами, как медитация, различные виды психотерапии и позитивные социальные контакты.
Физическая активность
Второй составляющей профилактики гипертонической болезни является достаточная двигательная активность , без которой мы все в различной степени страдаем от проявлений гиподинамии.
Для городского жителя оптимальным будет ежедневно прогулки не менее 1 часа в условиях лесопарковой зоны.
Пациентам с уже проявившим себя заболеванием следует заниматься лечебной физкультурой.
Необходимо придерживаться режима рационального чередования труда и отдыха. Не следует допускать переутомления любого типа, как умственного, так и физического.
Огромное значение имеет здоровый физиологический сон, при котором организм отдыхает от всех нагрузок. Больные на начальной стадии гипертонической болезни должны спать не менее 8-9 часов в день.
Здоровое питание
В профилактики гипертонической болезни огромное значение имеет правильное питание или диета при клинически выраженных формах заболевания.
Углеводы
Здесь следует отдать предпочтение овощам и фруктам, так как это позволит получать достаточное количество клетчатки , витаминов и минеральных веществ.
Жиры
Следует уменьшить общее потребление жиров. Постараться заменить животные жиры на растительные., а среди животных жиров должно быть больше рыбных.
Лекарством для больных с гипертонической болезнью может стать диета с ограничением поваренной соли. В сутки допускается не более 5 г (чуть менее одной чайной ложки), благодаря чему значительно облегчается контроль над уровнем артериального давления.
Поддерживать нормальный вес
Снижение избыточного веса или лечение ожирения является основным фактором, способным привести к удовлетворительному контролю над артериальным давлением и даже в некоторых случаях отказаться от медикаментозной коррекции последнего.
Эффективным средством для нормализации веса является диетотерапия и различные виды физической активности.
Отказ от вредных привычек
Если человек склонен к употреблению алкоголя в больших дозах, курит, то риск возникновения гипертонической болезни увеличивается многократно.
Прием алкоголя способствует спазму периферических сосудов и повышению давления за счет роста сосудистого сопротивления.
После курения уровень холестерина повышается, что обусловлено поступлением из надпочечников большого количества адреналина и норадреналина. Существует даже такой медицинский термин — никотиновая гипертония.
Симптомы заболевания
Типичный признак болезни – образование наростов.
На клубнях развитие болезни фиксируется в самые ранние фазы развития. В этом случае заражение отмечается по всей поверхности. Позднее раковые образования появляются в основном в районе глазков. На начальном этапе – это слабая припухлость и обесцвечивание пораженных участков, что особенно хорошо заметно на клубнях с окрашенной кожурой.
Столоны при поражении раком, как правило, продолжают расти, но на них образуются не клубни, а цепочка с 4–5 наростами. Гриб поражает точки образования клубней и препятствует из завязыванию.
На стеблях наросты обычно обнаруживаются в районе корневой шейки. В редких случаях вследствие одностороннего заражения оси ростка можно наблюдать искривление стеблей.
На листьях – в пазухах и иногда на пластинах.
Наросты – это разросшаяся ткань, в клетках которой проходит жизнедеятельность возбудителя заболевания, и содержаться большие запасы крахмала. Первоначально наросты светлые, позднее буреют или чернеют. Поверхность – бугорчатая, по внешнему виду сходна с соцветиями цветной капусты. Величина варьирует от небольших до превышающих по размеру крупный клубень. Пробковая ткань на поверхности не образуется, что приводит к их быстрому разложению под действием почвенной влаги и сапрофитных микроорганизмов.
Кроме вышеописанной, известно ещё четыре формы проявления рака картофеля, возникающие под действием неблагоприятных климатических условий:
- Листовидная форма – образуется при разрастании глазковых чешуек в форме уродливых, мясистых листочков иногда с намечающимся жилкованием. При прогрессировании болезни наросты напоминают раскрывшиеся сосновые шишки.
- Паршеобразная форма – проявляется на поверхности клубней в форме язвочек и корочек из гипертрофированных тканей.
- Гофрированная форма – клубни становятся морщинистыми с углублениями и наплывами. На бровках иногда формируются небольшие наросты.
- Кратеровидная форма – клубни покрываются выпуклыми округлыми образованиями в виде кратеров с острыми неровными краями на вершине и немного углубленной серединой. Образования достигают в диаметре 1–1,5 см и располагаются в любой части поверхности картофельного клубня.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Биология
Бесполое размножение
Возбудитель болезни сохраняется в почве длительное время в форме зимних зооспорангиев, образующихся к осени в наростах. Весной, при наступлении благоприятных условий и наличия растения-хозяина, в зооспорангиях формируется 200–300 зооспор, при разрыве оболочке выходящих наружу и попадающих в почву. При достижении восприимчивой ткани растения-хозяина, зооспоры утрачивают жгутик. Затем растворяют, с помощью содержащегося в них жира, оболочку клеток эпидермиса тканей и образуют небольшую пору. Через образовавшийся проход протопласт переливается внутрь клетки подкорковой ткани, где фитопатоген ассимилирует питательные вещества растения-хозяина. При этом в плазме зараженной клетки появляется большое количество вакуолей, в дальнейшем сливающихся.
После исчезновения протопласта гриб покрывается двухслойной оболочкой и образует просорус. Последний обычно сразу же прорастает и образует мешковидный вырост (сорус), покрытый тонкой внутренней оболочкой. В него переходят протоплазма и ядро, которое немедленно многократно делится. После этого сорус делится на 4–9 многоядерных, летних зооспорангия.
Одновременно, с образованием летних зооспорангиев, здоровые клетки растения вокруг зараженной ткани делятся и разрастаются. От давления, создаваемого разрастающимися клетками, зооспорангии выдавливаются в почву. Здесь они прорастают и вместе с почвенной влагой движутся по почвенным капиллярам, заражая молодые ткани растений-хозяев.
Цикл бесполого развития гриба длится 10–12 дней. За вегетационный период фитопатоген дает несколько поколений.
Половое размножение
Зооспоры способны копулировать. При этом наблюдается слияние содержимого двух зооспор. Образуется половая подвижная двухжгутиковая зигота с одним диплоидным ядром. Зигота проникает в ткани растений. Там она растет, развивается и превращается в зимующий зооспорангий.
Развитие зимующего зооспорангия сопровождается делением клеток растения-хозяина в тангентальном направлении, что приводит к погружению фитопатогена вглубь растительных тканей.
Высокая влажность почвы провоцирует созревание и прорастание зимующих зооспорангий параллельно с летними, что обеспечивает выход в почву большого количества зооспор в течение всего вегетационного периода. Каждый месяц летнего сезона в почве прорастает примерно до 30% зимующих зооспорангиев.
Условия развития. Оптимальные условия прорастания зооспорангиев: температура +14°C–+20°C, pH среды 7–8, влажность почвы 80–90% ППВ и достаточное поступление кислорода. Активность созревания и прорастания усиливается при воздействии корневых выделений кукурузы, гороха, картофеля.
Продолжительная засуха задерживает прорастание. В дождливое лето ускоряет процесс прорастания зооспорангиев в почве и их созревание в наростах текущего года.
Часть покоящихся зооспорангиев формирует зооспоры, выходящие в почву в год образования, основная масса – на следующий год. Небольшое число находится в состоянии анабиоза и сохраняет жизнеспособность до 30 лет, особенно в глубоких слоях почвы.
Рак картофеля успешно развивается в регионах со следующими климатическими показателями:
- среднегодовая температура воздуха менее +8°C;
- среднемесячная температура июля менее +18°C;
- среднегодовое количество осадков более 500 мл, в том числе большая часть (400–450 мм) приходится на летний период.
Заболевание отмечается на различных типах почвы с различной насыщенностью органическими веществами. Наилучшее прорастание всех содержащихся в почве зооспорангиев обеспечивает хорошо аэрированная почва под черным паром. Стимулируют прорастание органические (коровий навоз, птичий помет) и азотные (сульфат амония, карбамид, аммиачная вода) удобрения. Высокий процент прорастания обеспечивает внесение сернокислого цинка, молибденовокислого аммония, медного купороса, борной кислоты.
Источники инфекции
Основные – почва и клубни. Картофель заражается при содержании в 100 г почвы 700–2000 штук жизнеспособных зооспорангиев.
Одновременно заболевание может распространяться:
Расположение
Рак может располагаться в различных областях ноги. В зависимости от области расположения выделяют:
- Рак бедренной кости;
- Рак суставов;
- Рак голени;
- Рак пятки;
- Рак стопы.
Рак всех этих областей объединяет стремительное прогрессирование болезни.
Причины
Рак ноги возникает по следующим причинам:
- Наследственность;
- Плохая экология;
- Работа с химическими веществами;
- Несоблюдение здорового образа жизни, употребление вредных веществ;
- Повреждения кости и переломы;
- Радиоактивное излучение в больших дозах;
- Хронические заболевания, в том числе и костные;
- Последствия пересадки костного мозга;
- Метастазы, идущие от других органов;
- Заболевание Педжета.
Клинические проявления
Рак голени
На первых этапах болезнь никак не проявляет себя. Далее возникают первые признаки: недомогание, утомляемость, потеря трудоспособности, температура, потеря аппетита и веса.
Болевой синдром появляется на второй и третьей стадиях.
И на поздних стадиях уже возникают отеки мягких тканей, суставы теряют свою подвижность. Увеличивается температура и кожный покров становится тонким. Возникает хромота, переломы в нижних конечностях.
Диагностика
В самом начале врачу необходимо произвести осмотр предположительной опухоли ноги, выявить симптомы болезни, исследовать мягкие ткани на предмет отечности.
Далее врачом назначаются следующие исследования:
Рентгенография
Один из важнейших методов диагностирования рака ноги. Может показать саму опухоль, ее форму и размеры, местонахождение, оценивает состояние костных структур.
Биопсия
Эта методика состоит в заборе небольшой части ткани опухоли, после чего она отправляется на гистологию. Открытая биопсия делается под общим наркозом путем забора опухолевых клеток через надрез. Закрытая биопсия же делается при взятии пункции под местным наркозом.
Лечение
Чем быстрее будет диагностирован рак, тем эффективнее будет лечение. Сегодня выделяют такие методы лечения рака ноги:
Хирургическое
Хирургическое вмешательство – самый эффективный метод при лечении рака ноги. Благодаря технологиям современности возможно удаление злокачественной опухоли совместно с костью. Эту кость заменят на импланты из металла.
Если поражение раком невелико, то ткани с этим поражением могут быть заменены на здоровые, взятые из других областей человеческого организма.
Лучевое
Лучевая терапия воздействует на пораженные клетки, чтобы они замедлили свой рост, перестали делиться, а также с целью их уничтожения.
Химиотерапия
Химическая терапия осуществляется благодаря вводу в организм больного уничтожающих раковые клетки токсических веществ. Увы, эти вещества оказывают на непораженные болезнью ткани плохое воздействие.
Эффективным будет комплексное применение этих методов. Так, хорошо после проведения операции применить лучевую терапию и т.д.
Последствия
Осложнениями болезни считается хрупкость нижних конечностей, их переломы. Одно из опасных осложнений – распространение инфекции с высокой температурой и болями.
При возникновении метастаз в легких возникает харканье кровью, затруднительное дыхание. Если поражены крупные сосуды, то у больного возникают отеки ног и кровотечения.
Увы, очень часто рак ног приводит к летальному исходу.
Прогноз
Продолжительность жизнь больного зависит от:
- Стадии рака ноги,
- Размеров опухоли,
- Расположения опухоли,
- Наличия или отсутствия метастаз.
Если на первых этапах прогноз может быть благоприятным и больные могут полностью излечиться от рака, то на поздних этапах это уже практически невозможно из-за метастазирования.
Профилактика
Для сокращения рисков появления рака ноги нужно соблюдать правильное питание, отказаться от употребления вредных веществ, вести ЗОЖ, не перегружать организм физически, вовремя обращаться к врачу, если возникли проблемы с позвоночником и суставами.
Записаться на прием к врачу-онкологу Вы можете на нашем сайте.
Лечение
Чем быстрее будет диагностирован рак, тем эффективнее будет лечение. Сегодня выделяют такие методы лечения рака ноги:
Хирургическое
Хирургическое вмешательство – самый эффективный метод при лечении рака ноги. Благодаря технологиям современности возможно удаление злокачественной опухоли совместно с костью. Эту кость заменят на импланты из металла.
Если поражение раком невелико, то ткани с этим поражением могут быть заменены на здоровые, взятые из других областей человеческого организма.
Лучевое
Лучевая терапия воздействует на пораженные клетки, чтобы они замедлили свой рост, перестали делиться, а также с целью их уничтожения.
Химиотерапия
Химическая терапия осуществляется благодаря вводу в организм больного уничтожающих раковые клетки токсических веществ. Увы, эти вещества оказывают на непораженные болезнью ткани плохое воздействие.
Эффективным будет комплексное применение этих методов. Так, хорошо после проведения операции применить лучевую терапию и т.д.
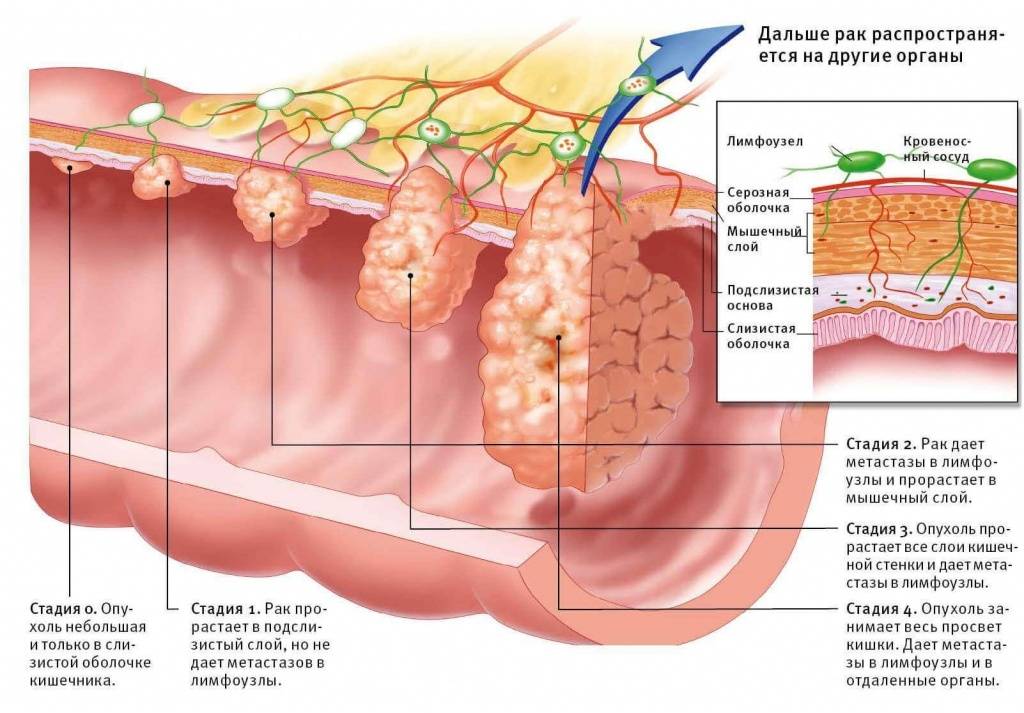
Стадии
Онкологами выделяется 4 стадии рака данной локализации. Они различаются по размерам опухолевого очага и распространению на соседние ткани:
- Первая стадия – опухоль небольшого размера, с четко определенными контурами, расположена в области слизистого слоя с небольшим врастанием в подслизистый. Метастазов нет.
- Вторая стадия – распространение опухоли на мышечный слой, но без перехода на соседние ткани. Возможны одиночные метастазы в регионарные лимфоузлы.
- Третья стадия – значительное увеличение опухоли с выходом ее за пределы кишки. Возникает прорастание в окружающие ткани, возникают метастазы.
- Четвертая стадия – опухоль имеет большой размер, формируются метастазы в отдаленных органах, поражены лимфоузлы.
По классификации TNM оценивается тяжесть ракового поражения двенадцатиперстной кишки на основании трех критериев.
Т – это первичная опухоль может иметь 4 степени:
- Т1 – опухолевый очаг растет на слизистой оболочке, прорастая внутреннюю часть кишки;
- Т2 – поражение переходит на мышечный слой кишки;
- Т3 – рак прорастает наружную стенку кишки;
- Т4 – распространение опухоли на окружающие ткани.
Поражение лимфоузлов обозначается следующими стадиями.
- N0 – опухолевых клеток в области лимфоузлов не определено;
- N1 – поражено 1-2 лимфоузла, которые расположены рядом к кишечником;
- N2 – опухолевые клетки выявлены в отдаленных лимфоузлах.
Для определения распространенности опухоли используют классификацию М0 и М1. В нулевой стадии отдаленных метастазов нет, в первой – рак 12-перстной кишки дал отдаленные метастазы.
Стадирование
Стадии рака обозначаются буквами (А, В, С) и цифрами (0-5). Чем больше число и дальше по алфавиту буква, тем тяжелее заболевание. Некоторые специалисты используют маркировку от 1 до 4 при сравнении под микроскопом рака со здоровой тканью.
Давайте разберем стадии рака толстой кишки чуть более подробно:
- Стадия 0 (карцинома). Ран не распространился за пределы внутреннего слоя (слизистой) толстой или прямой кишки.
- Стадия 1. Рак распространился вглубь через поверхность (слизистую) толстой или прямой кишки, но не вышел за пределы стенок (локализован).
- Стадия 2. Рак проник через стенки толстой или прямой кишки. Он не попал в другие части тела или лимфатические узлы.
- Стадия 3. Рак распространился в лимфоузлы, часть лимфатической системы, которая выводит из организма токсины и предотвращает развитие болезней. Однако в других органах и областях тела он отсутствует.
- Стадия 4. Рак распространился в другие органы и тяжело поддается лечению.
Стадии
Рак картофеля: меры борьбы
Успешно бороться с такой неприятной болезнью можно только в том случае, если удастся обнаружить ее симптомы на ранних этапах. Все действия, направленные на устранение данной проблемы, можно разделить на три группы – агротехнические мероприятия, химические и профилактические.

Известно, что на протяжении сезона активируется лишь 30% зооспорангиев, а остальные остаются в грунте и ждут своего часа (подходящих условий). Агротехнические мероприятия направлены на то, чтобы открыть как можно большее их количество и уничтожить споры, которые еще не нашли растение-хозяина. Для этого применяются следующие методы:
Севооборот с посадкой кукурузы на зараженном участке. Выделения из корней этой культуры способствуют выходу спор грибка, они буквально выгоняют их из грунта. Благоприятное оздоровительное влияние на почву также оказывают бобовые и рожь.
Внесение органических удобрений в достаточном количестве, в том числе и на карантинных участках огорода. На 1 сотку понадобится не меньше 300 кг навоза.
Снижение интенсивности полива и контроль увлажненности почвы. При переизбытке влаги споры грибка быстро распространяются во все слои, тогда как при дозированном поливе у них будут гораздо худшие условия для развития.
Своевременное и полное уничтожение сорняков
Особое внимание следует уделить сорным растениям из семейства пасленовых, их не должно быть на участке.
Все эти действия направлены не только для избавления от уже появившегося картофельного рака, но и для защиты растений от него в будущем.
Химические меры борьбы с болезнью заключаются в обработке грунта обеззараживающим раствором Нитрафена (2%) – препаратом комплексного действия, уничтожающим патогенные грибы. Чтобы качественно обработать 1 кв. метр огорода, понадобится 20 литров такого средства. Аналогичным действием обладает и 96-процентный хлорпикрин, который вносится из расчета 150 мл на квадратный метр площади. Самостоятельно использовать такие препараты нельзя, придется обратиться в областную станцию по защите сельхозкультур и воспользоваться помощью специалистов.

Любую неприятность проще предупредить, чем потом устранять ее последствия. Профилактика картофельного рака сводится к выполнению нескольких простых рекомендаций.
- Соблюдение севооборота даже на тех территориях, где признаков заболевания никогда не было.
- Посадка картофеля подальше от грядок с другими представителями семейства пасленовых.
- Посадка картофеля строго по схеме, чтобы не допустить загущенности.
- Тщательное удаление сорняков с огорода.
- Выращивание устойчивых к болезни сортов.
Кроме того следует грамотно ухаживать за посадками картофеля, контролировать влажность почвы и состав используемых удобрений.

Профилактика
- Регулярный осмотр растительной культуры. Удаление или пересадка в отдаленное место саженца сразу же после выявления новообразований.
- Высадка в открытый грунт только тех саженцев, которые стойки к появлению наростов. К ним относятся такие сорта, как «Желтый ранний», «Зорька», «Искра», «Огонек», «Кандидат» и «Смаки».
- Создание благоприятного климата для выращивания картошки и своевременная ее подкормка.
Если возникли подозрения о поражении клубнеплодов патогенным грибком, то вызовите на огород специалиста-агронома. Он подтвердит или опровергнет факт заболевания, установит его вид и подберет наиболее эффективный метод лечения.
Причины возникновения заболеваний кишечника
Заболевания кишечника могут иметь разную природу: инфекционную, двигательную, иммунную, опухолевую, аллергическую.
Основные причины:
Наследственность. Склонность к заболеваниям кишечника может передаваться на генетическом уровне.
Инфекции. Кишечными инфекциями называют целую группу заболеваний, самое безобидное из которых – пищевое отравление. Из особенно опасных можно выделить холеру, брюшной тиф, сальмонеллез. Кишечная инфекция бывает бактериальной и вирусной. Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм начинается бессимптомный инкубационный период, который может продолжаться до двух суток. Затем появляются симптомы кишечной инфекции, вызываемые как самими микробами, так и выделяемыми ими токсинами. Чаще всего возбудителями инфекционных заболеваний становятся немытые руки, грязная посуда, сырая вода, плохо вымытые овощи и фрукты, продукты с истекшим сроком годности. Протекают они остро, вызывая воспаление слизистой и влияя на общее состояние человека.
Паразиты. Самые известные их «представители» – глисты. Они попадают в организм через ротовую полость, как правило, через плохо обработанную пищу. Например, суши, которые изготавливаются из сырой рыбы.
Аллергия на разные продукты питания. Чаще проявляется у детей. Например, на молочные продукты или цитрусовые.
Несбалансированный рацион. Острая, сырая еда вызывает энтериты, колиты. Частое употребление молочных продуктов, углеводов (макароны, белый хлеб) может стать причиной запоров.
Курение и алкоголь. Они ограничивают поступление кислорода в нужном количестве к кишечным стенкам.
Гиперактивность иммунной системы. Иногда во время борьбы с вирусами и бактериями антитела иммунитета уничтожают не только их, но и стенки кишечника.
Медикаменты. Антибиотики негативно влияют на кишечную микрофлору, нарушая процесс всасывания полезных веществ.
Отсутствие физической нагрузки. Если человек ведет малоподвижный образ жизни, то перистальтика кишечника (сокращение его стенок, помогающее продвигать пищу) становится менее активной. Также отсутствие физической нагрузки может способствовать появлению геморроя.
Стресс.Так как мозг и кишечник постоянно взаимодействуют, то стресс способен отрицательно влиять на усвоение питательных веществ, а также он снижает метаболизм и уменьшает выработку полезных ферментов.
Лишний вес. Он повышает риск колоректального рака (опухоли толстого кишечника) в 1,5 раза.
Хронические заболевания(язвенный колит, болезнь Крона).
Дефицит жидкости. Может привести к запорам.
Поражение соседних органов. Например, если человек хронически болеет гастритом, патология может перейти в кишечник, став причиной гастроэнтерита.
Ядовитые вещества.Работу слизистой, в частности, нарушают мышьяк, фосфор, свинец.